La demanda de plasma convaleciente para pacientes moderados a graves por COVID-19 se triplicó en los últimos días y advierten desde la cartera sanitaria de la provincia de Buenos Aires que la cantidad de donantes cayó un 75% desde octubre, en los hospitales provinciales.
En diálogo con Infobae, Lorena Regairaz, inmunóloga y asesora técnica del programa de plasma convaleciente de la provincia de Buenos Aires, especificó: “La demanda de plasma convaleciente se triplicó respecto a los pedidos de enero que eran casi inexistentes, no nos pedía nadie este insumo, era muy baja, con lo cual ahora empezaron a aumentar los números, pero son bajos comparados a los de ese período del año pasado”.
“Tenemos stock suficiente para afrontar tranquilamente las solicitudes que nos llegan. El tema es que hay menos donantes, fenómeno que sucede siempre en verano en la donación de sangre, hemoderivados como ahora con el plasma, baja en verano. Es algo que ya es conocido, entonces ha bajado y si subiera la demanda muchísimo de golpe estaría bueno contar con un stock más abultado del compuesto para afrontar los requerimientos”, precisó.
Sin embargo advirtió: “Hay mucha menos donación ahora que el año pasado en pleno pico de casos, supongo que esto ahora se va a reactivar ya que en enero había menos casos, menos donación y seguramente a medida que vayan apareciendo más contagiados, la gente va a empezar a donar de nuevo”.
La demanda de plasma en los hospitales de la provincia de Buenos Aires bajó durante el verano, producto del descenso de los contagios. Pero ahora, recupera el protagonismo a partir del nuevo escenario de segunda ola de coronavirus en la Argentina y una campaña de vacunación lenta.

El plasma es una parte de la sangre que queda cuando, al extraerla, decanta los glóbulos rojos y blancos. La parte líquida, sin células, que suele ser de tono amarillo, es el plasma. Cuando una persona se infecta con un virus, patógeno o microorganismo que lo enferma la primera respuesta parte del sistema inmune. Este produce anticuerpos con las células de los glóbulos blancos.
Su componente clave para el tratamiento de infecciones son los anticuerpos. ¿Qué son? Proteínas en forma de Y que son altamente específicas para cualquier infección que una persona haya encontrado previamente. Son producidos en grandes cantidades por las células B de nuestro sistema inmune para unirse al virus invasor y luego atacarlo para destruirlo.
El concepto de vacunación se basa en estimular la producción de anticuerpos contra las infecciones que aún no se cumplen. Por el contrario, el uso de plasma convaleciente implica la transferencia de anticuerpos de donantes que ya han montado una respuesta inmune, ofreciendo así una protección inmediata (pero transitoria) al receptor.
A comienzos de febrero, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) autorizó el uso de emergencia del plasma convaleciente en investigación como tratamiento para el COVID-19 en pacientes hospitalizados como parte de los esfuerzos continuos de la agencia para combatir el nuevo coronavirus. Con base en la evidencia científica disponible, la FDA concluyó, según se describe en su memorando de decisión (en inglés), que este producto puede ser eficaz para tratar la afección pandémica y que los beneficios conocidos y potenciales del producto superan los riesgos conocidos y potenciales del producto.

Un reciente estudio hecho en Latinoamérica liderado por el prestigioso científico argentino Fernando Polack reveló que el plasma de convalecencia administrado a pacientes hospitalizados no ha tenido éxito, tal vez porque los anticuerpos deben administrarse antes en el curso de la enfermedad.
“Realizamos un ensayo aleatorizado, doble ciego y controlado con placebo de plasma convaleciente con títulos altos de IgG contra el síndrome respiratorio agudo severo coronavirus 2 en pacientes adultos mayores dentro de las 72 horas posteriores al inicio de COVID-19 leve”, escribieron.
El criterio de valoración principal fue la enfermedad respiratoria grave, definida como una frecuencia respiratoria de 30 respiraciones por minuto o más, una saturación de oxígeno de menos del 93% mientras el paciente respiraba aire ambiente, o ambos.
El ensayo se detuvo antes de alcanzar el 76% de su tamaño de muestra proyectado porque los casos de COVID-19 en la región del ensayo disminuyeron considerablemente y la inscripción constante de pacientes se volvió prácticamente imposible. Se realizó entre el 4 de junio de 2020 y el 25 de octubre de 2020 (cuando el último paciente completó el seguimiento). El ensayo fue aprobado por las juntas de revisión institucional de las instituciones participantes y autoridades sanitarias de la Ciudad de Buenos Aires y fue supervisado por una junta independiente de monitoreo de datos y seguridad.

Los pacientes que tenían 75 años de edad o más, independientemente de las condiciones coexistentes actuales, o entre 65 y 74 años de edad con al menos una condición coexistente fueron identificados y evaluados para determinar su elegibilidad. Los pacientes elegibles habían tenido al menos uno de cada signo o síntoma en las dos categorías siguientes durante menos de 48 horas: una temperatura de al menos 37,5 ° C, sudoración inexplicable o escalofríos; y tos seca, disnea, fatiga, mialgia, anorexia, dolor de garganta, disgeusia, anosmia o rinorrea.
Los que dieron su consentimiento para someterse a exámenes de detección recibieron visitas domiciliarias y se obtuvieron muestras de secreciones nasofaríngeas y orofaríngeas para analizarlas con un ensayo de RT-PCR (iAMP COVID-19, Atila BioSystems) para detectar el SARS-CoV-2. Los pacientes con ARN del SARS-CoV-2 detectable fueron trasladados a los hospitales del ensayo y se les invitó a firmar el formulario de consentimiento informado.
Se están llevando adelante estudios más extensos para proporcionar evidencia sólida a favor o en contra del uso de plasma convaleciente. En todo el mundo hay más de 60 ensayos clínicos que reclutan activamente pacientes con COVID-19 para estudiar el efecto del plasma convaleciente. Por lo general, los pacientes reciben alrededor de 500 ml de plasma por vía intravenosa, y su progreso se controla cuidadosamente. Muchos estudios están utilizando plasma de pacientes no infectados como el brazo placebo del ensayo, para asegurar que cualquier beneficio identificado sea específico para los anticuerpos contra el SARS-CoV-2.
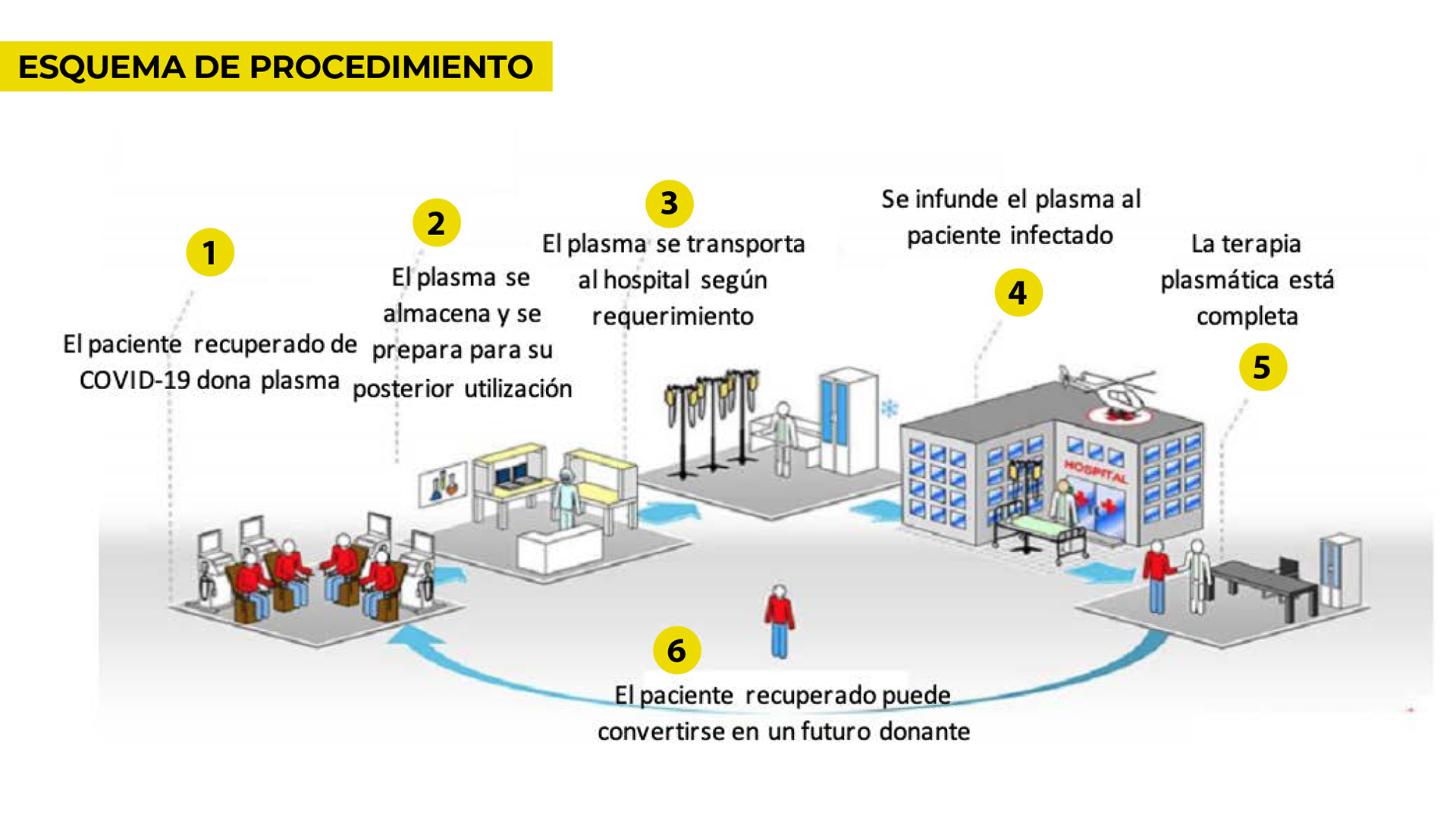
Cómo donar
Para la donación de sangre, los pacientes de la provincia de Buenos Aires que se hayan recuperado de coronavirus deben comunicarse a la línea gratuita del Centro Único Coordinador de Ablación e Implante Provincia de Buenos Aires - CUCAIBA: 0800-222-0101. Las personas de La Plata pueden dirigirse al Instituto Provincial de Hemoterapia (calle 15 esquina 66) y aquellas que vivan en otros municipios pueden llamar a esa línea gratuita que se encuentra activa las 24 horas para solicitar que personal de ese Centro, dependiente del ministerio de Salud bonaerense, realice el traslado necesario para concretar la donación de plasma, un procedimiento breve, indoloro y cien por ciento seguro.
El plasma se puede congelar y almacenar hasta por 18 meses. Los requisitos necesarios para hacerlo son: tener entre 18 y 65 años y estar clínicamente recuperado de la infección, demostrándolo con el resultado de una muestra negativa viral en el hisopado nasal.
¿Cuáles son los criterios para determinar quienes reciben el plasma convaleciente? Tienen prioridad los enfermos graves, o moderados que tienen más de 60 años, comorbilidades, que están graves y presentan signos de empeoramiento. Lo ideal es que los recuperados puedan donar plasma al menos tres veces.
SEGUIR LEYENDO:
Últimas Noticias
Cómo son los sensores con inteligencia artificial para monitorear la calidad del aire que fueron creados por científicos argentinos

Los 7 trabajos con mayores niveles de infelicidad, según una investigación de Harvard

Advierten sobre un hábito cada vez más frecuente que provoca inflamación y acidez estomacal

Depresión: cómo es la terapia experimental de estimulación del nervio vago que mostró resultados alentadores

10 consejos para empezar a correr y disfrutar el proceso sin presiones




