
Una niña de Oklahoma de 8 años, Karliegh Fry, se ha convertido en la primera paciente pediátrica en someterse a una estimulación cerebral profunda asistida por un robot. Este procedimiento pionero tuvo lugar en el Oklahoma Children’s Hospital OU Health y el Bethany Children’s Health Center, marcando un hito mundial en la medicina pediátrica.
Karliegh fue diagnosticada con distonía primaria de aparición rápida, un trastorno neurológico que provoca contracciones musculares involuntarias. Inicialmente, la enfermedad la dejó paralizada, incapaz de caminar, comer o sentarse sola. Aunque los medicamentos prescritos mejoraron ligeramente su condición, seguía sufriendo movimientos involuntarios que le ocasionaban lesiones.
El equipo médico decidió que Karliegh podría ser una buena candidata para la estimulación cerebral profunda (ECP). Este procedimiento consiste en implantar electrodos en el cerebro para corregir señales eléctricas desorganizadas que causan temblores u otros movimientos involuntarios. Esos cables funcionan mediante la recepción de estimulación eléctrica desde un pequeño generador de impulsos ubicado en el pecho. Este generador se programa para emitir pulsos continuos de corriente eléctrica hacia el cerebro a través de los cables. Para determinar la ubicación óptima de los electrodos, se llevan a cabo exhaustivas pruebas preoperatorias.

Se utiliza en el tratamiento de varias afecciones neurológicas, como la enfermedad de Parkinson, la epilepsia y el síndrome de Tourette, según Johns Hopkins Medicine. “Esto marcó el debut mundial del uso de un robot de nuestros quirófanos para realizar ECP en un niño, sentando un precedente no sólo en Oklahoma sino en todo Estados Unidos y el mundo,” aseguró Andrew Jea, neurocirujano pediátrico del Oklahoma Children’s Hospital, en un comunicado de prensa.
“Así que fue como tratar de decidir si pensábamos que valdría la pena correr el riesgo de la cirugía... pero creo que cualquier cosa para darle la mejor oportunidad”, dijo la madre de Karleigh, Trisha Fry, en una entrevista con OU Health.
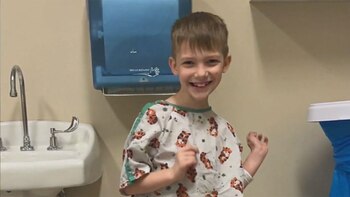
El procedimiento en Karliegh se realizó en dos fases. Primero, la cirugía tuvo lugar en el Oklahoma Children’s Hospital. Luego, fue trasladada al Bethany Children’s Health Center para recibir cuidados postoperatorios y rehabilitación pediátrica. Según OU Health, a los pocos minutos de activarse el neuroestimulador, Karliegh pudo bajar y relajar los brazos, algo que no podía hacer antes.
La madre de Karliegh, Trisha Fry, expresó su alivio y esperanza: “Sus brazos solían bloquearse hasta el punto de que le poníamos calcetines en las manos porque se rascaba el cuello,” explicó. “Definitivamente, ha habido algunas mejoras, incluso desde el momento en que lo encendieron.”

El procedimiento
La cirugía de DBS no se limita a una sola intervención. Puede requerir múltiples evaluaciones y consultas pre y postoperatorias, lo que implica tiempo y recursos que deben considerarse. Por ejemplo, los pacientes que residen lejos de un centro médico especializado deberán prever viajes frecuentes para sus citas.
El procedimiento de implantación se puede realizar en conjunto o en sesiones separadas, dependiendo de las necesidades específicas del paciente. Durante la intervención, los médicos utilizan técnicas avanzadas de resonancia magnética intervencionista (iMRI) o cirugía estereotáxica para guiar los electrodos con precisión. En algunos casos, es necesario que el paciente esté despierto para proporcionar retroalimentación directa durante la colocación de los electrodos y asegurar la efectividad del tratamiento.
Quienes son sometidos a DBS deben tener ciertas precauciones postoperatorias. Es fundamental llevar una identificación que indique la presencia de un neuroestimulador, especialmente al pasar por detectores de aeropuertos. La DBS también puede tener limitaciones con otros procedimientos médicos, como ciertas resonancias magnéticas, las que deben ser aprobadas por un médico previamente. Los pacientes deben evitar campos magnéticos fuertes y maquinaria de alto voltaje, así como protegerse de posibles traumatismos en la zona del neuroestimulador.
La cirugía robótica de ECP no solo promete mejorar las condiciones de vida de pacientes como Karliegh, sino que también establece un nuevo estándar en precisión y seguridad quirúrgica. “El uso de un robot para realizar el procedimiento mejora la precisión y seguridad quirúrgica”, agregó el equipo de OU Health.
Karliegh continúa mostrando avances significativos. “Incluso está usando un poco más su voz y podemos distinguir algunas de sus palabras”, añadió su madre. “Creo que seguramente tendrá un gran futuro”. Los especialistas médicos coinciden en que este pionero tratamiento podría abrir la puerta a más intervenciones de ECP robótica en pacientes pediátricos.
Últimas Noticias
Nueva York y California pierden miles de millones por la llegada de residentes a Florida
El traslado masivo hacia el sur modifica el reparto de recursos, impulsa el desarrollo local y plantea a las zonas de origen el reto de mantener servicios con menos aportantes y caída en la recaudación

Ohio da media sanción a ley que limita espectáculos drag y acceso transgénero a baños
La medida aprobada en la Cámara de Representantes refuerza controles sobre presentaciones y uso de instalaciones diferenciadas, mientras organizaciones civiles expresan preocupación por el impacto en los derechos de la comunidad LGBTQ+

Lanzan el primer programa de salud mental con IA autorizada para prescribir medicamentos psiquiátricos en Utah
El nuevo sistema anunciado por Legion Health permitirá la prescripción asistida digitalmente a usuarios que ya posean una receta previa, bajo una supervisión médica escalonada y con controles de seguridad y consentimiento de los pacientes

Nueva York concede un reembolso de USD 1.000 por hijo a todas las familias que declaren impuestos
La iniciativa estatal introduce un beneficio económico inédito, habilita el acceso a hogares con menores y prioriza la inclusión social sin modificar otras asistencias disponibles

El acceso al puente de Brooklyn se transforma en tiempo récord para la Copa Mundial 2026
El Departamento de Transporte de Nueva York prioriza la obra para tenerla lista antes de junio, con el objetivo de reducir riesgos y mejorar la experiencia de quienes atraviesan esta conexión clave entre dos distritos




