
A casi tres años de iniciada la pandemia por coronavirus, se siguen acumulando estudios científicos de la enfermedad originada en diciembre de 2019 en Wuhan, China, principalmente aquellos que apuntan a problemas y daños cerebrales en el llamado COVID largo o permanente.
Los mismos no son atribuibles solamente a las nuevas variantes o subvariantes del patógeno, como ocurre ahora con Ómicron y su familia más contagiosa como BA.2, BA.4 y BA.5, sino también de las consecuencias a largo plazo del virus original en el organismo que parece promover más los accidentes cerebrovasculares, las convulsiones, la falta de memoria, niebla mental y los trastornos del movimiento, afecciones en la salud que se encuentran entre los problemas que se desarrollan durante el primer año después de la infección.
“Si ha tenido COVID-19, es posible que todavía el virus esté jugando con su cerebro”, indican los expertos a cargo del último estudio científico realizado por investigadores de la Facultad de Medicina de la Universidad de Washington en St. Louis y el sistema de atención médica de Asuntos de Veteranos de St. Louis, el cual se suma a una larga lista de investigaciones sobre los problemas en la salud mental de los contagiados y agregan que “el cerebro post-COVID está asociado con trastornos del movimiento, desde temblores y contracciones musculares involuntarias hasta ataques epilépticos, dificultades de equilibrio y coordinación, y anomalías auditivas y visuales, así como otros síntomas similares a los que se experimentan con la enfermedad de Parkinson o Alzheimer.

“Nuestro estudio proporciona una evaluación integral de las consecuencias neurológicas a largo plazo de COVID-19″, precisó el doctor Ziyad Al-Aly, MD, epidemiólogo clínico de la Universidad de Washington y autor principal de la investigación publicada el 22 de septiembre en la revista Nature Medicine. “Estudios anteriores han examinado un conjunto más reducido de resultados neurológicos, principalmente en pacientes hospitalizados. Evaluamos 44 trastornos cerebrales y otros trastornos neurológicos entre pacientes no hospitalizados y hospitalizados, incluidos los ingresados en la unidad de cuidados intensivos. Los resultados muestran los efectos devastadores a largo plazo de COVID-19. Estos son parte integrante del COVID prolongado. El virus no siempre es tan benigno como algunas personas creen”, explicó Al-Aly que no dudó, en afirmar que el COVID-19 ha contribuido a más de 40 millones de nuevos casos de trastornos neurológicos en todo el mundo desde su aparición.
“Se llama long COVID, COVID prolongado, síndrome post COVID o secuela post COVID a un conjunto de signos y síntomas que se dan y que se desarrollan durante o después de la infección por COVID-19, que continúan por más de 12 semanas y no son explicados por otro diagnóstico”. Y respecto a los problemas neuropsiquiátricos, los mismos están relacionados a que pueden presentarse alteraciones neurológicas, alteraciones en la memoria, dificultad para la concentración, polineuritis, o dificultad para caminar. En paralelo con todo esto, están las consecuencias psiquiátricas, que suelen presentarse con episodios de depresión y ansiedad”, explicó a Infobae la médica infectóloga Isabel Cassetti (MN 55.583).
“El COVID no se va a ir definitivamente, se va a quedar con nosotros, en un nivel bajo, como está sucediendo ahora. Por eso, la gente debe entender que todavía hay que tener ciertos cuidados y la diferencia entre los vacunados y no vacunados, en relación a las potenciales complicaciones de salud y muerte por coronavirus, es tremenda. Entonces, hay que pregonizar que la gente se vacune”, sostuvo la especialista y directora de Helios Salud.

“Vemos en el consultorio cada vez más secuelas neuropsiquíatricas del COVID. Esos síntomas pueden aparecer hasta 12 semanas después de tener la infección. Son síntomas prolongados que se dan hasta en un 33% de las personas que tuvieron COVID, como depresión, ansiedad, trastornos por estrés postraumático, problemas de sueño y niebla mental, que es la sensación de fatiga o cansancio mental, que hace difícil concentrarse y realizar las actividades de la vida diaria. Esto empeora cuando hacemos actividades, pero no necesariamente mejora cuando hacemos reposo”, sostuvo a Infobae el doctor Julián Bustin, Jefe de la Clínica de Memoria y Gerontopsiquiatria de Ineco.
El experto explicó que observa que muchas personas no cuentan realmente que están sufriendo una condición mental después de haber tenido COVID. “Se dicen a ellas mismas que no pueden asignarle demasiada importancia después de haber sobrevivido a la enfermedad, en caso de una internación grave. Pero lo que no saben es que el problema se agrava si no es tratado. Y que los trastornos de sueño, depresión, ansiedad, pérdida de memoria o niebla mental impactan negativamente en la vida diaria y pueden agravarse”, precisó Bustin.
“Las imágenes de un suceso traumático como es la pandemia y el confinamiento podrían integrarse de una forma caótica y desestructurada en la memoria emocional de las personas. De modo que podrían aparecer pensamientos repetitivos indeseados, pesadillas y alteraciones de la memoria o surgir recuerdos parciales con una gran intensidad emocional”, agrega la doctora Fernanda Bellusci, Consultora honoraria en Adolescencia Departamento de Pediatría del Hospital de Clínicas.
Un virus que afecta a todos por igual
Aparte de tener una infección por COVID-19, los expertos señalan que faltan factores de riesgo específicos para detectar problemas neurológicos a largo plazo. “Estamos viendo problemas cerebrales en individuos previamente sanos y en aquellos que han tenido infecciones leves. No importa si eres joven o viejo, mujer u hombre, o cuál es tu raza. No importa si fumaba o no, o si tenía otros hábitos o condiciones poco saludables”, precisó el doctor Al-Aly, a cargo del nuevo estudio científico. Muy pocos de los participantes del estudio fueron vacunados contra el COVID-19. Esto se debe a que las vacunas aún no estaban ampliamente disponibles durante el período del estudio, que se extendió desde marzo de 2020 hasta principios de enero de 2021. En particular, los datos también son anteriores a Delta, Ómicron y otras variantes de COVID.
La mayoría de los especialistas coincide en que el hecho de que “la naturaleza multisistema del COVID-19 en curso significa que debe considerarse de manera integral”, incluso después del alta. Reconocer el post COVID, el primer paso (consultar a tiempo, el segundo). “El uso de la palabra ‘leve’ no pretende minimizar la experiencia de tener la enfermedad”, dijo la doctora Shira Doron, epidemióloga hospitalaria y médica de enfermedades infecciosas del Centro Médico Tufts de Boston, que no participó del estudio.
Además aclaró que las personas que presentan una enfermedad leve pueden desarrollar lo que se denomina “covid largo”, y padecer los síntomas incluso durante seis meses o más. Para Doron el término “leve” debería ser reformulado. “Cuando nosotros, o los CDC o los NIH, decimos ‘leve’, nos referimos realmente a que no se ha enfermado lo suficiente como para ir al hospital. Pero cuando tienes una enfermedad parecida a la gripe que te lleva a la cama, eso no es leve para ti”, agregó la doctora.

Una publicación de The BMJ puso números a un fenómeno que desde el inicio de la pandemia comenzó a documentarse: el síndrome post COVID, también llamado long COVID o COVID prolongado. Se estima que al menos el 10% de las personas con coronavirus tendrán síntomas persistentes que no se resolverán por meses. Extrapolado a la carga global actual de COVID-19, esto sugiere potencialmente más de cinco millones de personas con síntomas persistentes actuales.
La doctora Liliana Vázquez, médica infectóloga (MN 67434), especialista en infectología perinatal y pediátrica en Funcei, dijo: “Es cierto que las características de Ómicron se parecen más a un cuadro de resfrío intenso con menos compromiso pulmonar. También, que los pacientes se internan menos. La gran mayoría que hoy lo están, es porque no fueron vacunados”.
Y explicó: “Me parece que hay parte de la juventud que no ve las complicaciones que puede tener contagiarte o no cuidarte, por eso no es una buena idea hacerlo. Esta enfermedad no es como la varicela, que te contagiás una vez y ya quedás inmunizado. Aquí sabemos que los anticuerpos bajan con el tiempo y que es necesaria la reinmunización. Lo mejor sería que todo nos sigamos cuidando, volviendo a la normalidad pero advirtiendo los riesgos que existen”.

Afectación concreta al cerebro
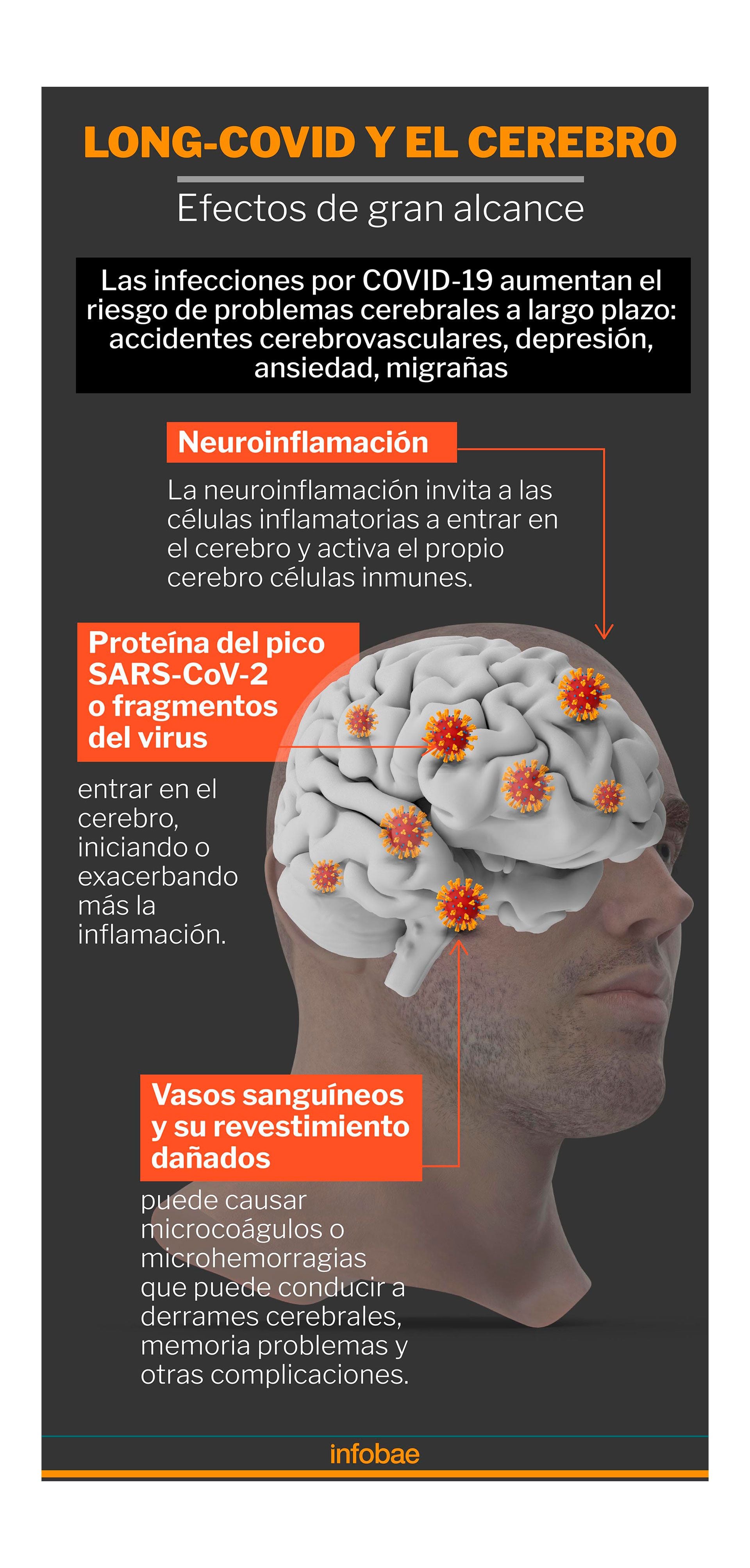
El experto Al-Aly encabezó un estudio anterior publicado en Nature Medicine donde examinó junto a su equipo de profesionales la salud del cerebro durante un período de un año en miles de personas. Las condiciones neurológicas ocurrieron en un 7% más de personas con COVID-19 en comparación con aquellas que no habían sido infectadas con el virus. Extrapolando este porcentaje en función de la cantidad de casos de COVID-19 en los EEUU, eso se traduce en aproximadamente 6,6 millones de personas que han sufrido deficiencias cerebrales asociadas con el virus.
Los problemas de memoria, coloquialmente llamados niebla mental, son uno de los síntomas más comunes de COVID prolongado relacionados con el cerebro. En comparación con los de los grupos de control, las personas que contrajeron el virus tenían un riesgo 77% mayor de desarrollar problemas de memoria.

“La niebla mental es una cuestión parecida al síndrome de fatiga crónica. Uno se siente cansado todo el tiempo y con dificultades para concentrarse. Inclusive lo vemos en muchos pacientes que no pasaron por una terapia intensiva”, sostuvo Bustin, que afirma que lo primero que deber tener la persona que sufre estos síntomas es un buen diagnóstico: “Se debe hacer una evaluación de todos los aspectos neuropsiquiátricos. Cuanto más interdisciplinaria la consulta, mejor va a ser el diagnóstico. Si bien todavía no hay tratamientos específicos para esta nueva dolencia, los tratamientos que se utilizan actualmente son la terapia ocupacional, terapia farmacológica, psicoterapia, estimulación cognitiva y terapia de activación conductual”.
Además de este problema, los investigadores notaron un mayor riesgo de enfermedad de Alzheimer entre las personas infectadas con el virus. Hubo dos casos más de Alzheimer por cada 1.000 personas con COVID-19 en comparación con los grupos de control. “Es poco probable que alguien que haya tenido COVID-19 tenga Alzheimer de la nada. El Alzheimer tarda años en manifestarse. Pero lo que sospechamos que está sucediendo es que las personas que tienen una predisposición al Alzheimer pueden ser empujadas al límite por el COVID, lo que significa que están en un camino más rápido para desarrollar la enfermedad. Es raro pero preocupante”, sostuvo Al-Aly.
Otro signo preocupante de enfermedad relacionada con el cerebro fue que en comparación con las personas no infectadas, las personas que tenían COVID-19 tenían un 80 % más de probabilidades de sufrir epilepsia o convulsiones, un 43 % más de probabilidades de desarrollar trastornos de salud mental como ansiedad o depresión, un 35 % más de probabilidades de experimentar dolores de cabeza leves a intensos , y un 42 % más propensos a sufrir trastornos del movimiento. Este último incluye contracciones musculares involuntarias, temblores y otros síntomas similares al Parkinson.

Por último, el estudio clínico observó que los contagiados tenían un 50% más de probabilidades de sufrir un accidente cerebrovascular isquémico, que aquellos que no lo tuvieron. Esto ocurre cuando un coágulo de sangre u otra obstrucción bloquea la capacidad de una arteria para suministrar sangre y oxígeno al cerebro. Los accidentes cerebrovasculares isquémicos representan la mayoría de los accidentes cerebrovasculares y pueden provocar dificultad para hablar, confusión cognitiva, problemas de visión, pérdida de sensibilidad en un lado del cuerpo, daño cerebral permanente, parálisis y muerte. “Ha habido varios estudios de otros investigadores que han demostrado, en ratones y humanos, que el SARS-CoV-2 puede atacar el revestimiento de los vasos sanguíneos y luego desencadenar un accidente cerebrovascular o una convulsión”, dijo Al-Aly. “Ayuda a explicar cómo alguien sin factores de riesgo podría sufrir repentinamente un accidente cerebrovascular”.
Los pacientes con COVID-19 también tenían un 30 % más de probabilidades de tener problemas oculares como visión borrosa, sequedad e inflamación de la retina; y tenían un 22 % más de probabilidades de desarrollar anomalías auditivas como tinnitus o zumbidos en los oídos. “Nuestro estudio se suma a este creciente cuerpo de evidencia al proporcionar una descripción completa de las consecuencias neurológicas de COVID-19 un año después de la infección”, agregó el experto Al-Aly.
Y concluyó: “Los efectos prolongados de COVID en el cerebro y otros sistemas enfatizan la necesidad de que los gobiernos y los sistemas de salud desarrollen políticas y estrategias de prevención y salud pública para manejar la pandemia en curso y diseñar planes para un mundo posterior a COVID. Dada la escala colosal de la pandemia, enfrentar estos desafíos requiere estrategias de respuesta urgentes y coordinadas, pero, hasta ahora, inexistentes, a nivel mundial, nacional y regional”.
Infografías: Marcelo Regalado
SEGUIR LEYENDO:
Últimas Noticias
Las 11 claves para proteger la salud del corazón y el cerebro, según una nueva guía médica
Fue publicada por un grupo de expertos en una revista científica de Canadá. Por qué pone énfasis en incorporar la voz y preferencias de cada persona para lograr mejores resultados en la atención

Cómo una técnica pensada para terremotos podría revolucionar la gestión de los campos agrícolas
La aplicación de métodos sísmicos en parcelas cultivadas revela cómo las prácticas tradicionales modifican los canales internos del suelo y ofrece a los productores datos precisos para tomar decisiones informadas frente a desafíos ambientales y productivos

El misterio de las libélulas gigantes: cómo la evolución las volvió insectos diminutos
A lo largo de millones de años, diversas especies adaptaron sus características físicas para enfrentar desafíos inesperados, marcando así una transición decisiva entre la grandeza del pasado y la habilidad actual frente a predadores y obstáculos

El asombroso método de defensa de una serpiente asiática: se vuelve venenosa al comer sapos
La estrategia de este reptil depende por completo de lo que tiene en su dieta y no de su genética

Qué función tendrá el microsatélite argentino ATENEA que participa de la misión Artemis II de la NASA
Fue elegido entre propuestas de más de 50 países y es el único representante de Latinoamérica en la misión histórica que marca el regreso de los humanos a la órbita de la Luna. El lanzamiento está previsto para este miércoles





