
En medio de la quinta ola de coronavirus que hoy sufre Europa y del pequeño pero sostenido aumento de casos que registró la Argentina en los últimos días (se pasó de 400 contagios por día a más de 2.000) por la circulación de la variante Delta, una pregunta sobresale en la comunidad. ¿Cuánto dura la protección de las vacunas contra COVID-19?
Esa misma pregunta se hacen los expertos que todos los días investigan al complejo SARS-CoV-2. También los gobiernos se hacen esa pregunta, alentando a la vacunación completa de su población con dos dosis y también, en algunos casos puntuales, una tercera dosis de refuerzo.
Sobre el tiempo que dura la inmunidad adquirida con las vacunas frente a la COVID-19, la Organización Mundial de la Salud (OMS) reconoce que aún se está investigando sobre la intensidad y la duración de esa protección, si bien la institución confiesa que está procurando determinar si la intensidad y la duración de la respuesta inmunitaria dependen del tipo de infección que tiene la persona: sin síntomas (‘asintomática’), o con síntomas leves o graves.

Aquí recuerda que, en lo que respecta a otros coronavirus, por ejemplo, el del resfriado común, el SARS-CoV-1 y el del síndrome respiratorio de Oriente Medio (MERS-CoV), la inmunidad disminuye con el tiempo, como en el caso de otras enfermedades. “Si bien las personas infectadas por el SARS-CoV-2 desarrollan anticuerpos e inmunidad, aún no sabemos cuánto dura esa inmunidad”, manifestaron sus expertos.
Desde el comienzo de la pandemia la gran mayoría de los estudios sobre inmunidad se han concentrado en los anticuerpos y no tanto en la actividad de las células del sistema inmune, en especial los linfocitos que componen una especie de ejército profesional preparado para actuar y defendernos. Meses, incluso años después de que los anticuerpos hayan desaparecido de la sangre, los linfocitos de memoria pueden reactivarse cuando aparece de nuevo el virus y encumbrar una nueva defensa, incluida la producción de nuevos anticuerpos.
Nuestro cuerpo reacciona frente a las vacunas con dos formas de defensa. Una manera es la que se conoce como inmunidad humoral y consiste en la generación de anticuerpos por parte de células linfocitos B, que bloquean al virus antes de que produzca la infección. Según varios estudios científicos, la combinación de las vacunas estudiada otorga una mayor respuesta inmunitaria frente al virus, que se suma a la ya observada gracias a la generación de anticuerpos o inmunidad humoral.

La segunda es la inmunidad celular. Esta es otro tipo de respuesta del sistema inmune y se produce gracias a la activación de linfocitos T, otro tipo de células que adquieren la capacidad de destruir las células ya infectadas. La generación de anticuerpos es el principal objetivo de una vacuna. Pero si suma también la respuesta de inmunidad celular, se podrá reforzar el sistema de defensas del organismo y mejorar así la protección frente al virus.
Un estudio publicado en Science evaluó la proliferación de anticuerpos, así como de células T y B en 188 personas que habían tenido COVID-19 y demostró que aunque los títulos de anticuerpos disminuyeron, las células T y B de memoria estuvieron presentes hasta ocho meses después de la infección.
Lo más interesante es que hasta ahora estas células inmunes han demostrado ser invulnerables a las mutaciones que va acumulando el virus en sus distintas variantes. Varios estudios han mostrado que los anticuerpos de las personas vacunadas o aquellas que padecieron la enfermedad, neutralizan todas las variantes conocidas hasta el momento. Los anticuerpos neutralizantes duran varios meses en pacientes con COVID-19, pero su número disminuye con el tiempo. Según un estudio publicado en la revista Immunity, de 5.882 personas que se habían recuperado de la infección por SARS-CoV-2, encontraron que los anticuerpos todavía estaban presentes en su sangre cinco a siete meses después de la enfermedad. Esto ocurrió tanto en los casos leves como graves, aunque las personas con enfermedades graves terminaron con más anticuerpos en general.

Ahora bien, todas las vacunas autorizadas de emergencia en el contexto de la pandemia demostraron producir fuertes respuestas de anticuerpos. “El grupo de estudio de la vacuna Moderna informó en abril que los participantes en un ensayo clínico en curso tenían niveles altos de anticuerpos seis meses después de su segunda dosis, en tanto un estudio en The Lancet encontró que la vacuna Oxford-AstraZeneca indujo altos niveles de anticuerpos con disminución mínima durante tres meses después de una sola dosis”.
“Se espera que la cantidad de anticuerpos neutralizantes disminuya con el tiempo”, aseguró Timothée Bruel, investigador del Instituto Pasteur, dado lo que se sabe sobre la respuesta inmune a otras infecciones. En abril, Bruel y sus colegas publicaron un artículo en Cell Reports Medicine que analizaba los niveles y funciones de anticuerpos en personas que habían experimentado COVID-19 sintomático o asintomático. Ambos tipos de participantes poseían anticuerpos polifuncionales, que pueden neutralizar el virus o ayudar a matar las células infectadas, entre otras cosas. Esta amplia respuesta -según Bruel- “podría contribuir a una protección más duradera en general, incluso si las capacidades de neutralización disminuyen”.
Un estudio publicado en febrero en Science evaluó la proliferación de anticuerpos, así como de células T y B en 188 personas que habían tenido COVID-19 y demostró que aunque los títulos de anticuerpos disminuyeron, las células T y B de memoria estuvieron presentes hasta ocho meses después de la infección. En ese sentido, un artículo publicado en julio de 2020 en Nature encontró que 23 pacientes que se habían recuperado del síndrome respiratorio agudo severo todavía poseían células T CD4 y CD8, 17 años después de la infección con SARS-CoV-1 en la epidemia de 2003. Pero para los científicos, todos los estudios sobre la actual pandemia son iniciales y todavía se carece de conclusiones definitivas sobre el papel de las células T y B en la inmunidad al COVID-19.

Consultado por Infobae, el doctor Víctor Romanowski, investigador del Conicet y vicepresidente de la Sociedad Argentina de Virología, comentó que “es valioso encarar el estudio de modelos que permitan predecir a partir de datos sencillos de obtener, el nivel de protección que puede adjudicarse a un candidato vacunal. La realidad es que no existen evidencias suficientes aún acerca del correlato de protección entre los datos, basados en los niveles de anticuerpos neutralizantes como marcadores de la respuesta inmune, y la eficacia de las vacunas en estudio”.
En abril, científicos australianos publicaron una importante investigación para saber cuánto dura la protección en el mundo real, y no en ensayos controlados. Llevaron adelante un estudio con técnicas de modelado predictivo para estimar la robustez y la duración de la protección inmunitaria conferida por siete vacunas diferentes para COVID.
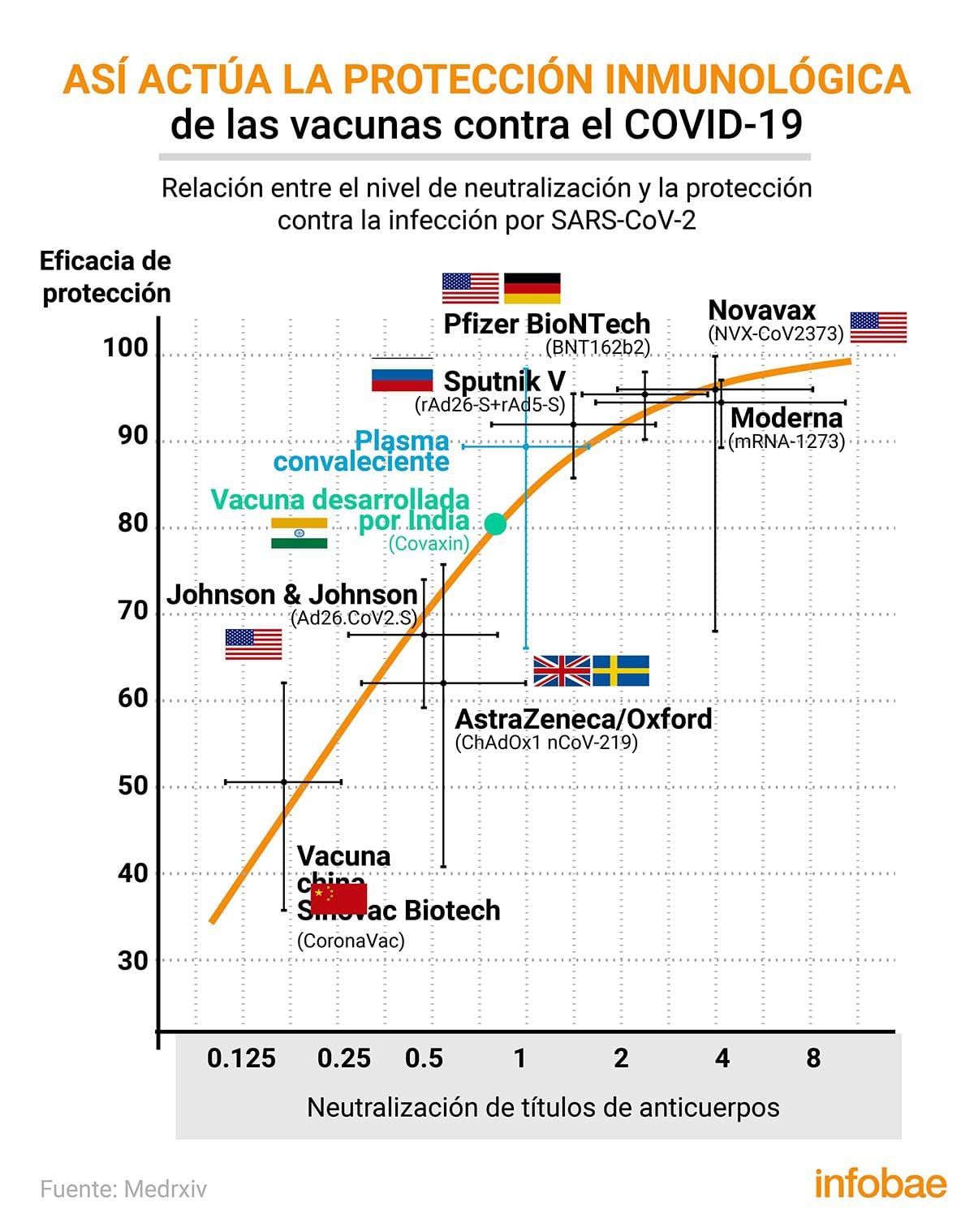
Los resultados sugieren que cuanto más proteja una vacuna inmediatamente después de ser administrada, más durará su protección. Utilizaron para hacer el estudio los datos disponibles sobre las vacunas elaboradas por las empresas Pfizer-BioNTech, de Estados Unidos y Alemania respectivamente; Moderna, de EE.UU.; Sputnik-V, de Rusia; Bharat Biotech, de la India; Johnson & Johnson, de los Estados Unidos; AstraZeneca; de Inglaterra; y de la Coronavac de Sinovac Biotech, de China. Pudieron delinear el estado de los niveles de los anticuerpos neutralizantes generados por cada una de las vacunas a lo largo de 250 días.
Si la eficacia inicial de una vacuna es de alrededor del 70%, por ejemplo, y los niveles de neutralización de la vacuna se reducen cinco veces por la presencia de una nueva variante, los investigadores predicen que la eficacia caerá a sólo el 25 por ciento. Las vacunas de Pfizer y Moderna fueron las más eficaces, con una eficacia inicial del 95% que no descendió al 50% hasta el día 200 aproximadamente. La vacuna Sputnik V mantuvo una eficacia del 70% a los 150 días y del 50% a los 125 días.
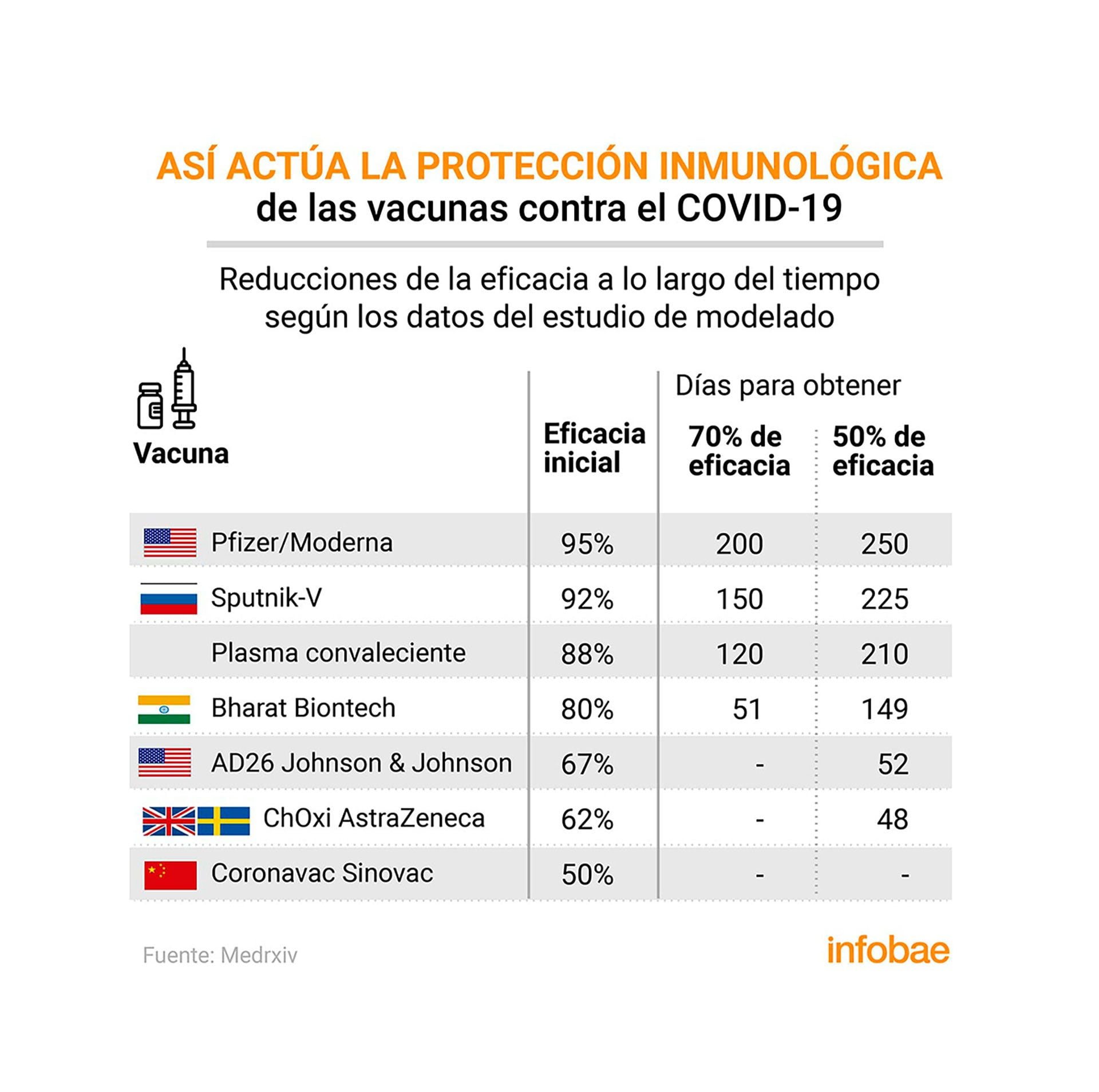
En tanto, las vacunas Johnson & Johnson y AstraZeneca tuvieron una eficacia inicial del 67 y el 62% respectivamente, pero alcanzaron la marca de protección del 50% alrededor del día 50. En el extremo opuesto estuvo la vacuna Coronavac de Sinovac, que se está administrando en Chile, entre otros países. Esa vacuna tenía una eficacia inicial del 50 por ciento, pero encontraron protección a los dos ó a los seis meses de administración según el modelado. Sin embargo, los resultados no significan que haya que descartar algunas de las vacunas autorizadas. Admiten que el estudio es predictivo, no prescriptivo, y que se basan en medias hipotéticas extraídas de los datos disponibles sobre sueros de convalecientes.
Nuevo estudio de Pfizer
En la última investigación publicada sobre inmunidad por vacunación COVID, científicos constataron un aumento gradual del riesgo de infección por COVID-19 a partir de los 90 días de haber recibido una segunda dosis de la vacuna desarrollado por las empresas Pfizer-BioNTech. El estudio publicado por The BMJ ha sido realizado por el Instituto de Investigación de los Servicios de Salud Leumit de Israel, país que fue uno de los primeros en desplegar una campaña de vacunación contra el COVID-19 a gran escala en diciembre de 2020, pero que ha visto un resurgimiento de las infecciones desde junio de 2021.

Los resultados confirman que la vacuna de Pfizer-BioNTech proporcionó una excelente protección en las primeras semanas después de la vacunación, pero sugieren que la protección disminuye para algunos individuos con el tiempo.
En todo el mundo, las campañas de vacunación contra el COVID-19 a gran escala están ayudando a controlar la propagación del virus, pero incluso en los países con altas tasas de vacunación, pueden producirse infecciones puntuales. Por eso, los científicos creen que se debe a una pérdida gradual de inmunidad con el tiempo. Examinar el tiempo transcurrido desde la vacunación y el riesgo de infección podría proporcionar pistas importantes sobre la necesidad de una tercera inyección y su momento preferido.
Para ello, los investigadores examinaron los registros sanitarios electrónicos de 80.057 adultos (con una media de edad de 44 años) que recibieron una prueba de PCR al menos tres semanas después de su segunda inyección, y que no tenían indicios de una infección previa por COVID-19. Entre los 80.057 participantes, 7.973 (9,6%) tuvieron un resultado positivo en el testeo. Estos individuos fueron emparejados con controles negativos de la misma edad y grupo étnico que se sometieron a la prueba en la misma semana. La tasa de resultados positivos aumentó con el tiempo transcurrido desde la segunda dosis. Por ejemplo, en todos los grupos de edad, el 1,3% de los participantes dieron positivo entre 21 y 89 días después de la segunda dosis, pero esta cifra aumentó al 2,4% después de 90-119 días; al 4,6% después de 120-149 días; al 10,3% después de 150-179 días; y al 15,5% después de 180 días o más.

Y después de tener en cuenta otros factores potencialmente influyentes, los investigadores encontraron un riesgo significativamente mayor de infección con el tiempo transcurrido desde una segunda dosis. En comparación con los primeros 90 días después de la segunda dosis, el riesgo de infección en todos los grupos de edad era 2,37 veces mayor después de 90-119 días; 2,66 veces mayor después de 120-149 días; 2,82 veces mayor después de 150-179 días; y 2,82 veces mayor después de 180 días o más.
Los investigadores reconocen que la interpretación de sus resultados está limitada por el diseño observacional, y no pueden descartar la posibilidad de que otros factores no medidos, como el tamaño del hogar, la densidad de población o la cepa del virus, puedan haber tenido un efecto. Sin embargo, se trata de un estudio amplio de personas que recibieron la misma vacuna, y los investigadores pudieron realizar un análisis detallado de los datos, lo que sugiere que los resultados son sólidos. Los resultados sugieren que podría estar justificada la consideración de una tercera dosis de la vacuna, añaden. Europa necesita “urgentemente” medidas para hacer frente al rebrote de la pandemia. Con más de 2,5 millones de casos y cerca de 30.000 muertos registrados en una semana, el Viejo Continente es de lejos la región del mundo más afectada por la pandemia. Y la tendencia sigue en alza, en especial en los países donde la tasa de vacunación es menos elevada.
El martes, la OMS Europa dijo temer 700.000 muertos suplementarios antes de la primavera boreal en el conjunto de su zona, que incluye a medio centenar de países de Europa y de Asia central. Toda esta zona ya ha registrado 1,5 millones de fallecimientos. La variante delta del coronavirus, muy contagiosa, redujo al 40% la eficacia de las vacunas contra la transmisión de la enfermedad, destacó el miércoles el jefe de la OMS, Tedros Adhanom Ghebreyesus.

“Las vacunas salvan vidas, pero no impiden totalmente la transmisión del COVID-19″, explicó. “Hay datos que sugieren que antes de la llegada de la variante delta, las vacunas reducían la transmisión un 60% pero, con la aparición de esta variante, cayeron a 40%”, señaló durante una rueda de prensa. El nivel general de vacunación en la Unión Europea y los tres países del Espacio económico europeo, aún inferior al 70% de la población total, refleja una amplia insuficiencia de vacunación “que no puede ser resuelta rápidamente y deja vía libre al virus para extenderse”, subrayó el Centro Europeo para la Prevención y Control de Enfermedades (ECDC).
En la UE, un 67,7% de la población ha recibido dos dosis de la vacuna, pero las diferencias son abismales entre los países. Por ejemplo, solo 24,2% de los búlgaros están vacunados, contra 86,7% de los portugueses. “Debemos urgentemente concentrarnos en compensar ese retraso en la inmunidad, proponer dosis de refuerzo a todos los adultos y reintroducir medidas no farmacéuticas”, indicó la directora del ECDC, Andrea Ammon.
La variante delta del coronavirus, muy contagiosa, redujo al 40% la eficacia de las vacunas contra la transmisión de la enfermedad, destacó el miércoles el jefe de la OMS, instando a la gente a seguir usando máscaras y a respectar las medidas de distanciamiento. “Las vacunas salvan vidas, pero no impiden totalmente la transmisión del covid-19″, explicó Tedros Adhanom Ghebreyesus en una rueda de prensa regular sobre la pandemia, que está causando estragos en Europa.
“Hay datos que sugieren que antes de la llegada de la variante delta, las vacunas reducían la transmisión un 60% pero, con la aparición de esta variante, cayeron a 40%”, señaló. “En muchos países y comunidades, tememos que exista la idea errónea de que las vacunas han puesto fin a la pandemia, y que las personas vacunadas ya no necesitan tomar más precauciones”, añadió.
SEGUIR LEYENDO:
Últimas Noticias
Misión ARTEMIS II a la Luna: cuándo y cómo ver en vivo el lanzamiento de la misión de la NASA
Será el regreso soñado de astronautas que viajarán al espacio profundo y orbitarán nuestro satélite natural, algo que no ocurría hace más de 50 años. Todos los detalles de cómo será el despegue y la travesía lunar
La inteligencia artificial logra clasificar cerámica japonesa antigua con un 93,2% de acierto
El avance tecnológico transforma la forma en que expertos de distintas culturas pueden analizar artefactos históricos mediante herramientas digitales innovadoras

El café puede potenciar la memoria cuando falta el sueño: un estudio encontró por qué
Investigadores de la Universidad Nacional de Singapur hicieron un experimento en ratones privados de descanso. Qué pasó con el deterioro de la memoria social

El telescopio Hubble reveló datos sorprendentes sobre la rotación de un cometa en el sistema solar
Científicos de la NASA documentaron el primer caso registrado en el que un cometa del sistema solar detuvo su giro y comenzó a rotar en dirección contraria. A qué atribuyen el fenómeno

La ciencia investiga el veneno de abeja como alternativa frente al cáncer de mama
Un estudio internacional explora terapias experimentales basadas en compuestos animales y plantea nuevos desafíos científicos





