“Tenemos un mensaje simple para todos los países: testeen, testeen, testeen. Prueben cada caso sospechoso. Si dan positivo, aislarlos y descubrir con quién han estado en contacto dos días antes de que desarrollaran síntomas y también evaluar a esas personas, es clave”. El director de la Organización Mundial de la Salud (OMS), Tedros Adhanom Ghebreyesus, repite en cada oportunidad que puede la “receta” que, según el organismo, permitirá ganarle al coronavirus.
En la Argentina, según cifras proporcionadas por el Ministerio de Salud, se realizaron desde el inicio de la pandemia,5.778 tests, una cifra muy por debajo de la que manejan países como Alemania (con 918.460 tests) o Corea del Sur (421.547 tests), considerados referentes en la materia por la OMS.
“La Argentina debería testear más; en proporción de habitantes tendríamos que estar por encima de Chile”. El médico infectólogo Eduardo López es uno de los expertos que asesoran al Gobierno nacional desde que se decretó la emergencia sanitaria y, consultado por Infobae, destacó que el país vecino lleva hechos “más de 35 mil testeos en menos de un mes, a razón de entre mil y 1.200 diarios con un tercio de población que la Argentina”.
El número arroja una tasa de 1.843 tests por millón de habitantes hasta el 31 de marzo, lejos de los 107 (por millón de habitantes) que hasta el 1 de abril se contabilizaban a nivel local.
En ese sentido, López aseguró que “hacer muchos tests es la mejor manera de saber cómo evoluciona la curva; es la medida complementaria y asociada a la cuarentena más recomendada”.
Y tras destacar que “en la Argentina se amplió la definición de caso sospechoso y abarca ahora a toda persona con fiebre más dolor (o molestia) de garganta, tos seca y dificultad para respirar”, el médico infectólogo resaltó que en los lugares donde se registra circulación comunitaria del virus (Capital Federal, conurbano bonaerense, Córdoba, Santa Fe, Chaco y Ushuaia) la recomendación es “testear a todas las personas con síntomas, independientemente de que tenga antecedente de viaje o haya estado en contacto con alguien que regresó del exterior”.

Para López, “en la Argentina, hablar de testeos masivos es imposible; no existe la posibilidad desde el punto de vista técnico”.
En esa línea, consideró que “estudiar a los asintomáticos no tiene mucho sentido; el paciente que hay que testear y detectar es el que tiene síntomas leves o pocos síntomas, que es el que contagia”. Y citó estudios realizados en China y Alemania, según los que “el porcentaje de personas asintomáticas que por reacción en cadena de la polimerasa (PCR, por sus siglas en inglés) presentó genoma viral está entre el 1,6% y 1,8% en adultos”.
“El testeo debe apuntar a detectar al caso con pocos síntomas, teniendo en cuenta que en el 80% de los casos, el COVID-19 es un cuadro benigno, que no requiere internación”, reforzó, al tiempo que finalizó: “En la Argentina, todas las provincias con circulación comunitaria deberían poder testear sin tener que derivar al Instituto Malbrán, pero es impracticable testear a todos; es imposible desde logística y la producción de kits”.
En otra línea se manifestó el médico neurólogo Conrado Estol, quien, si bien admitió que “físicamente no es posible testear a la mayoría de la población argentina”, opinó que “hay que testear a todo el que tiene algún síntoma (y no sólo los respiratorios, también pérdida de gusto u olfato y diarrea que aparece de manera repentina), todo el personal del salud, todos los contactos de las personas que tienen síntomas, personal de seguridad y aquellos que tienen alto contacto con público, como cajeros de supermercado o empleados de estaciones de servicio”.
“No digo que haga pruebas a todos, pero se pueden hacer muestreos con criterio estadístico aleatorio para detectar a los pacientes asintomáticos y aislarlos –enfatizó Estol–. Se probó con datos de Islandia y Corea del Sur que un porcentaje muy alto de infectados no tenían síntomas. Es mucha la gente que cursa la enfermedad de manera asintomática; hay mucha gente que está contagiando y no lo sabe”.
Y en ese sentido, mencionó un estudio publicado ayer en el New England Journal of Medicine, llamado “Diez semanas para aplastar la curva”, y en el que su autor (Harvey Fineberg) enumeró “seis pasos para vencer al COVID-19 a principios de junio”.
“El ítem número dos es ‘poner a disposición millones de pruebas de diagnóstico’”, resaltó Estol.
“No todas las personas necesitan hacerse la prueba, pero todas las personas con síntomas sí. Las naciones necesitan prepararse para realizar millones de pruebas de diagnóstico en las próximas dos semanas. Esta fue la clave del éxito en Corea del Sur. Cada decisión sobre el manejo de casos depende de una buena evaluación médica y los resultados de las pruebas de diagnóstico. Sin pruebas de diagnóstico, no podemos rastrear el alcance del brote”, sugirió Fineberg en su publicación.
Dos tipos de test: pros y contras de cada uno
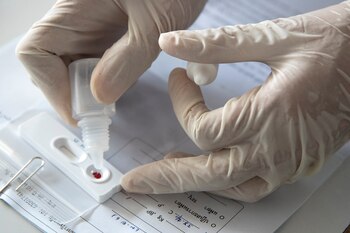
La técnica de referencia recomendada por la OMS por su nivel de confiabilidad es la PCR, pero en la práctica, también está disponible en algunos países el llamado "test rápido".
La PCR se hace sobre hisopado de fauces o nasofaríngeo y detecta el genoma viral.
En consideración de López, "tiene alto nivel de confiabilidad y detecta la enfermedad al inicio de los síntomas, pero el resultado tarda entre cuatro y seis horas".
Mientras que el test rápido se efectúa a través de la extracción de una gota de sangre, que es colocada en una cinta reactiva (algo así como un test de embarazo, pero con sangre) y detecta anticuerpos. “El resultado está disponible en 30 minutos, pero su desventaja es que depende de la calidad del test varía la sensibilidad”, señaló López, quien sostuvo que “si la sensibilidad es baja, hay que repetir la PCR”.
SEGUÍ LEYENDO
Últimas Noticias
Visitas en pandemia: desde el inicio, el Mater Dei demostró que se podía evitar la crueldad de dejar morir solos a los pacientes
“Es inhumano que una persona muera sola”, decían. Mientras el gobierno aplicaba las normas sin compasión, el sanatorio administrado por las Hermanas de Schoenstatt adoptó al comienzo del confinamiento un protocolo para que las familias pudieran despedirse evitando infligirles un sufrimiento adicional

Cuáles son los mejores alimentos para atenuar los síntomas del COVID prolongado
También conocido como condición Post COVID-19, esta patología consiste en la persistencia de síntomas, como fatiga, dificultad para respirar y problemas de salud mental, a meses de haber transitado la infección. La opinión de expertos en nutrición

La pandemia de Gripe Española: enfermos convertidos en espectros que no podían respirar y millones de muertos
Todo empezó en un campamento militar en Kansas en marzo de 1918. La enfermedad, con un alto poder de contagio, se esparció por el mundo. La gente moría con la piel pegada a los huesos, sofocada, luchando por respirar. Aunque se desconoce la cifra exacta, se calcula que dejó entre 20 y 40 millones de muertos. Fue una de las pandemias más letales de la historia
Cómo son las vacunas nasales que podrían reducir el contagio del COVID
Hay 14 en estudio y 2 ya están aprobadas. En qué se diferencian de la inmunización inyectable que se aplica en el mundo desde fines de 2020 y por qué los expertos insisten en su necesidad ante la pandemia

Temor por la ola de COVID china: mientras los países del mundo empiezan a tomar medidas preventivas, la Argentina por ahora no adoptará restricciones
El Ministerio de Salud informó que por el momento no tienen previsto implementar cambios en las fronteras. La decisión del régimen chino de flexibilizar sus medidas para controlar el coronavirus tiene en vilo al mundo





