
Dado que muchos países enfrentan retrasos en la vacunación debido a la escasez de trabajadores y los problemas de distribución, los funcionarios de salud ahora sugieren que estaría bien retrasar la segunda dosis de la vacuna de dos componentes hasta seis semanas.
William Petri, especialista en enfermedades infecciosas de la Universidad de Virginia, se ha hecho eco del estado de preguntas de sus pacientes, sobre si la vacuna COVID-19 seguirá funcionando si las personas se retrasan en recibir su segunda dosis. Por ello acaba de publicar un detallado documento que analiza esta perspectiva.
“Dos dosis, separadas por tres a cuatro semanas, es el enfoque probado y verdadero para generar una respuesta inmunitaria eficaz a través de la vacunación, no solo para COVID sino también para la hepatitis A y B y otras enfermedades”, afirma.

La primera dosis prepara el sistema inmunológico e introduce al cuerpo el germen. Esto permite que el sistema inmunológico prepare su defensa. La segunda dosis, o refuerzo, brinda al sistema inmunológico la oportunidad de aumentar la calidad y cantidad de los anticuerpos utilizados para combatir el virus.
En el caso de las vacunas Pfizer y Moderna COVID-19, la segunda dosis aumenta la protección que brinda la vacuna de un 60% a aproximadamente un 95%.
En el ensayo clínico, la segunda dosis de la vacuna Pfizer se administró tan pronto como el día 19 y hasta el día 42 al 93% de los sujetos. Dado que la protección fue aproximadamente del 95% para todos los que fueron vacunados dentro de esta “ventana” de tiempo, hay pocas razones para no permitir cierta flexibilidad en el momento de la segunda dosis 2.

A medida que haya más vacunas disponibles, el momento de la segunda dosis debería acercarse a las cuatro semanas para las vacunas Pfizer y Moderna. “Pero la buena noticia es que, aunque los suministros siguen siendo limitados, la ciencia sugiere que no hay nada malo en recibir una segunda dosis hasta 42 días después de la primera”, indica el profesional en su documento.
De un trago al siguiente
La biología a través de la cual las vacunas de ARNm inducen su protección frente a COVID-19 es fundamentalmente diferente a la de otras vacunas.
Las vacunas Pfizer y Moderna utilizan ARN mensajero que codifica la glucoproteína de pico. Tras la inyección de la vacuna, el ARNm entra en las células inmunitarias llamadas células dendríticas. Las células dendríticas utilizan las instrucciones escritas en el ARNm para sintetizar la glicoproteína de pico distintiva, que caracteriza al virus SARS-CoV-2 que causa COVID-19. Estas células inmunes luego muestran la glicoproteína de pico a las células B, que luego producen anticuerpos anti-pico.
Las vacunas de ARNm tienen la capacidad única de inducir un tipo especial de célula inmunitaria, llamada célula auxiliar folicular T, para ayudar a las células B a producir anticuerpos. Las células T hacen esto a través del contacto directo con las células B y enviando señales químicas que le dicen a las células B que produzcan anticuerpos. Es esta ayuda en la producción de anticuerpos lo que hace que estas vacunas sean tan efectivas.
Pero no todas las células B son iguales. Hay dos tipos que producen anticuerpos anti-picos: células plasmáticas de larga duración y células B de memoria. Las primeras, como su nombre lo indica, viven en la médula ósea durante años después de la vacunación, produciendo continuamente anticuerpos, en este caso anticuerpos anti-espiga. Estas células B de larga duración no necesitan ser estimuladas.
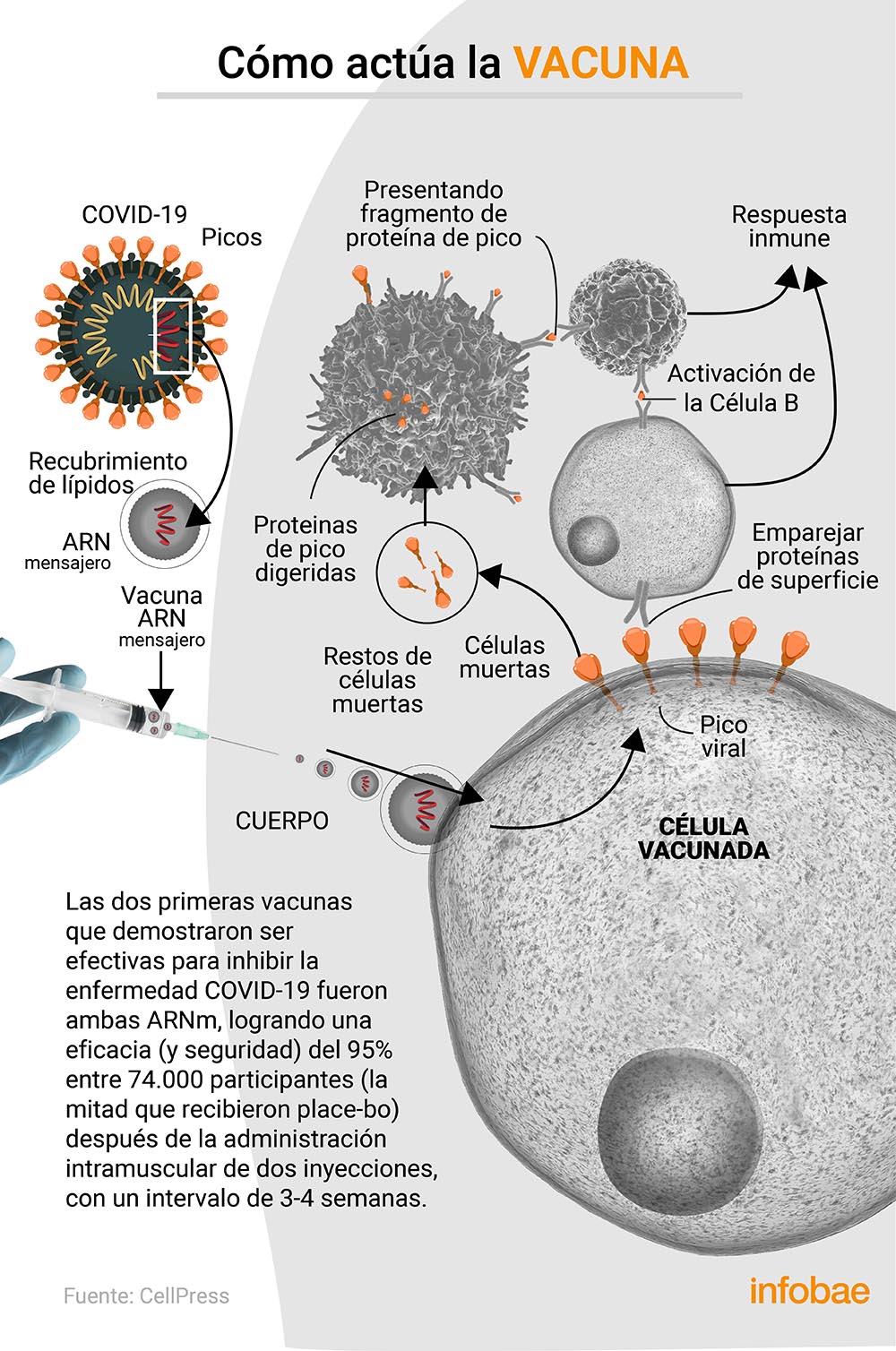
Las células B de memoria, por otro lado, viven en un estado similar a la hibernación. No producen anticuerpos hasta que son estimulados por un refuerzo de la vacuna, o están expuestos a la infección con el coronavirus que causa COVID-19. Esa es la razón por la que necesitamos esa segunda dosis. Juntos, estos dos tipos de células B proporcionan un nivel constante de protección.
Con la escasez actual de vacunas y los problemas para establecer la infraestructura para vacunar a millones de personas, a muchos médicos les preocupa que la segunda dosis no se administre en el período prescrito de tres a cuatro semanas.
Ese refuerzo es necesario para que las células T estimulen a las células B de memoria para producir cantidades masivas de anticuerpos. Si el refuerzo no se administra dentro de la ventana apropiada, se producirán cantidades menores de anticuerpos que pueden no brindar una protección tan poderosa contra el virus.
SEGUÍ LEYENDO:
Últimas Noticias
Día Mundial del Pene: cuidados para la higiene adecuada y consejos para prevenir el cáncer y otras enfermedades

Turbulencias durante el vuelo: cinco consejos para subirse al avión sin miedo

Cuáles son los tres desayunos ideales para personas con diabetes e hipertensión

Cuáles son los 6 alimentos que inflaman y aumentan el riesgo de enfermedades crónicas

Cómo aliviar la ansiedad y reducir el estrés con cinco ejercicios físicos




