
Según cuenta la evidencia científica, para algunos virus, la primera infección puede proporcionar inmunidad de por vida; para los coronavirus estacionales -se sabe- la inmunidad protectora es de corta duración.
Pero sobre el SARS-CoV-2, el mundo está conociendo a medida que transcurre la pandemia que la Organización Mundial de la Salud decretó el 11 de marzo.
Una de las preguntas clave para predecir el curso de la pandemia por COVID-19 es qué tan bien y durante cuánto tiempo protegen las respuestas inmunitarias al huésped de la reinfección.
En la revista especializada The Lancet Infectious Diseases, Richard L. Tillett y sus colegas describieron el primer caso confirmado de reinfección por SARS-CoV-2 en los EEUU: un hombre de 25 años del estado de Nevada, que no tenía trastornos inmunitarios conocidos y tuvo una infección por SARS-CoV-2 confirmada por PCR en abril de 2020.
“Se recuperó en cuarentena, dando negativo por RT-PCR en dos momentos consecutivos a partir de entonces. Sin embargo, 48 días después de la prueba inicial, el paciente volvió a dar positivo mediante RT-PCR -describieron los investigadores-. La secuenciación del genoma viral mostró que los especímenes A y B pertenecían al clado 20C, un clado predominante visto en el norte de Nevada. Sin embargo, las secuencias del genoma de los aislados de la primera infección (muestra A) y la reinfección (muestra B) diferían significativamente, lo que reducía la posibilidad de que el virus fuera de la misma infección”.
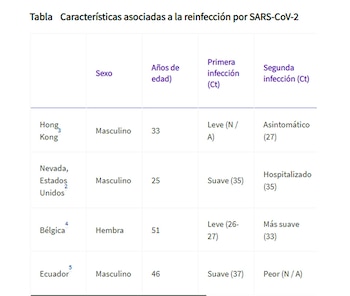
Lo preocupante resultó ser que la reinfección en este paciente resultó en una enfermedad peor que la primera infección, requiriendo soporte de oxígeno y hospitalización. El paciente tenía anticuerpos positivos después de la reinfección, pero se desconoce si tenía anticuerpos preexistentes después de la primera infección.
El informe de este caso se suma a la creciente evidencia de reinfección por COVID-19, en la que se utilizaron secuencias genómicas virales para confirmar infecciones por distintos aislados de SARS-CoV-2.
Pero, ¿qué significan los casos de reinfección para la salud pública y los esfuerzos de vacunación para detener la pandemia de COVID-19? ¿Se producen reinfecciones debido a una escasa respuesta de anticuerpos después de la primera infección? Sobre todo eso se preguntan investigadores de todo el mundo.
De los cuatro casos de reinfección notificados hasta la fecha, ninguno de los individuos tenía deficiencias inmunológicas conocidas. Actualmente, sólo dos individuos tenían datos serológicos de la primera infección y uno tenía anticuerpos preexistentes (IgM) contra el SARS-CoV-2. Debido a la amplia gama de plataformas de pruebas serológicas que se utilizan en todo el mundo, es imposible comparar los resultados de un ensayo con otro.
Por ejemplo, “la reactividad del anticuerpo a la proteína de la nucleocápside indica una exposición previa al SARS-CoV-2, pero no si están presentes anticuerpos que pueden bloquear la infección (anti-pico) -precisaron los investigadores-. Además, los niveles de anticuerpos dependen en gran medida del tiempo después de la exposición”.
El objetivo clave para el futuro es determinar el nivel y la especificidad del anticuerpo contra la proteína de pico en el momento de la reinfección.

¿La inmunidad protege a un individuo de la enfermedad durante la reinfección? La respuesta sería “no necesariamente” porque los pacientes de Nevada y Ecuador tuvieron peores resultados de la enfermedad en la reinfección que en la primera infección. Es importante tener en cuenta que los casos de reinfección en general se detectan por síntomas y están sesgados hacia la detección de casos sintomáticos. “Debido a la escasez de pruebas y vigilancia amplias, no sabemos con qué frecuencia ocurre la reinfección entre las personas que se recuperaron de su primera infección. Los casos de reinfección asintomática sólo pueden detectarse mediante pruebas comunitarias de rutina o en un aeropuerto, por ejemplo, y probablemente estemos subestimando gravemente el número de reinfecciones asintomáticas”.
Sobre la pregunta de por qué algunas reinfecciones provocan una enfermedad más leve en unos casos mientras que otros son más graves, los expertos concluyeron que “se necesita más investigación de las respuestas inmunes preexistentes antes de la segunda exposición y la carga de inóculo viral”.
¿La infección por diferentes aislamientos virales significa que se necesita una vacuna para cada tipo? “Si bien las diferencias en la secuencia del genoma viral de los diversos aislamientos son una excelente manera de saber si un individuo está reinfectado (descartando la reactivación de la infección persistente del virus), no indica que la segunda infección se debió a la evasión inmune. Actualmente no hay evidencia de que haya surgido una variante del SARS-CoV-2 como resultado de la evasión inmune. Por ahora, una vacuna será suficiente para conferir protección contra todas las variantes circulantes. Además, la reinfección por una variante viral distinta del virus original no implica un escape inmune”.

Consultados sobre si la inmunidad previene la transmisión de aquellos que son reinfectados, los investigadores consultados consideraron que “el valor de Ct de la PCR se correlaciona con la carga viral y los valores bajos de Ct (carga viral alta) pueden indicar la infecciosidad del individuo. Aunque los valores de Ct pueden variar sustancialmente entre diversas pruebas y laboratorios, en un estudio, las muestras con valores de Ct superiores a 35 fueron solo un 8% positivas para virus cultivables”.
“Se puede obtener un buen indicador de la infecciosidad mediante ensayos de placa viral que miden el virus infeccioso -agregaron-. Sin embargo, estos ensayos requieren instalaciones de nivel tres de bioseguridad y son laboriosos, y los ensayos no se realizan de forma rutinaria en laboratorios clínicos. Dado que algunos casos de reinfección tenían valores de Ct inferiores a 35,3, es posible que se haya alojado un virus infeccioso en la cavidad nasal”.
Por tanto, los casos de reinfección dicen que no se puede confiar en la inmunidad adquirida por una infección natural para conferir inmunidad colectiva; Esta estrategia no sólo es letal para muchos, sino que tampoco es eficaz. La inmunidad colectiva requiere vacunas seguras y eficaces y una implementación de vacunación sólida.
A medida que surjan más casos de reinfección, la comunidad científica tendrá la oportunidad de comprender mejor los correlatos de la protección y la frecuencia con la que las infecciones naturales con SARS-CoV-2 inducen ese nivel de inmunidad. Esta información es clave para comprender qué vacunas son capaces de cruzar ese umbral para conferir inmunidad individual y colectiva.
SEGUÍ LEYENDO
Últimas Noticias
Los nuevos 60: los cambios en la dieta adulta que pueden agregar casi 10 años de vida
Los cambios en la dieta en la edad adulta pueden agregar casi 10 años de vida según un amplio estudio científico. Una guía de pequeños grandes hábitos para alcanzar la plenitud

9 tips para comenzar a hacer deporte y mejorar el estado físico
Una guía para evitar las excusas y ponerse en movimiento. Incorporar desafíos de manera paulatina y armar una rutina son los pasos claves para empezar

Día Mundial del Pene: cuidados para la higiene adecuada y consejos para prevenir el cáncer y otras enfermedades
La fecha busca celebrar la fertilidad y generar conciencia acerca de la práctica del sexo seguro. La salud y el cuidado del órgano reproductor masculino son fundamentales para mantener una vida sexual plena y saludable

Turbulencias durante el vuelo: cinco consejos para subirse al avión sin miedo
Un piloto comercial explica por qué son habituales estos movimientos, además brindó recomendaciones sobre qué asiento elegir para sufrir menos durante el viaje. Una guía práctica y sencilla sobre algunos de los puntos más consultados por los pasajeros

Cuáles son los tres desayunos ideales para personas con diabetes e hipertensión
Las clásicas tostadas con mermelada pueden reemplazarse por opciones más saludables, con más proteínas, fibras y minerales. Cómo ayudan a controlar estas enfermedades




