En 2020 Chile registró 247 casos de gripe, contra casi 21.000 de 2019; Argentina, 412 en comparación con los 6.477 del año anterior. En Sudáfrica hubo un solo caso; en Australia, que en abril de 2019 tuvo más de 18.000 cuadros de gripe, abril de 2020 llegó apenas a 308 casos. En esas cifras se podría esconder una importante lección del hemisferio sur al hemisferio norte en plena pandemia de COVID-19: cuando la temporada de la gripe coincide con el coronavirus, las medidas de prevención podrían jugar un papel curioso.
Kanta Subbarao, directora del Centro Colaborativo de Referencia e Investigación sobre la Gripe, que funciona en Melbourne, Australia, explicó lo que sucedió en su área de operaciones: “No fue que no buscáramos”, dijo a Smithsonian Magazine. “La gente se hizo las pruebas de la gripe, pero simplemente no vimos más casos".
La publicación del instituto de ciencias naturales habló con Subbarao para evaluar qué podría pasar en los Estados Unidos, que han entrado en el otoño y se dirigen hacia el corazón de la temporada de gripe. Según estimaciones oficiales, el ciclo anterior, del 1 de octubre de 2019 al 4 de abril de 2020, afectó a entre 39 y 56 millones de casos, con un rango de hospitalizaciones de un mínimo de 410.000 y un máximo de muertes de 62.000 personas.

El centro que dirige Subbarao es parte del Sistema Global de Vigilancia y Respuesta a la Gripe (GISRS) de la Organización Mundial de la Salud (OMS), un esfuerzo internacional que data de 1952 y rastrea enfermedades respiratorias causadas por patógenos. Tiene más de 140 centros nacionales, seis colaborativos y varios laboratorios donde, entre otras cosas, se realiza investigación sobre vacunas.
A diferencia de lo que sucedió en países como Chile, Argentina, Sudáfrica y Australia, los Estados Unidos, un país con 330 millones de habitantes, no ha cerrado sus fronteras ni estableció un periodo de cuarentena para los viajeros internacionales. Y luego del pico de marzo y abril y un rebrote de esa misma primera ola en julio, siente la presión de los ciudadanos por reabrir los comercios y las escuelas. Ya han pasado siete meses desde que el SARS-CoV-2 puso al mundo cabeza abajo y la gente sufre agotamiento psicológico.
Otra diferencia importante es que, en comparación con los países del hemisferio sur, los Estados Unidos no tienen una respuesta nacional unificada, sino que cada estado —y en ocasiones, distintos municipios— toma sus propias decisiones sanitarias. Por eso las autoridades están particularmente interesadas en las experiencias que vivieron las naciones que ya pasaron por una combinación de COVID-19 y temporada de gripe.

“Creo que está bien tener la esperanza de que experimentemos lo mismo que el hemisferio sur y que tengamos una temporada suave de gripe, a medida que seguimos trabajando en nuestra pandemia de COVID-19”, dijo a Smithsonian Magazine Benjamin Singer, médico especialista en vías respiratorias inferiores y cuidados intensivos del Hospital Northwestern Memorial de Illinois. “No obstante, tenemos que estar preparados”.
Singer se refirió a las medidas que el Centro para el Control y la Prevención de las Enfermedades (CDC) estadounidense sigue promoviendo: que la gente use máscaras que cubran boca y nariz, que se aíslen si experimentan síntomas como los de la gripe y que eviten las grandes reuniones sociales para limitar la transmisión. “Dado que el virus de la gripe y el SARS-CoV-2 se transmiten de manera similar —mediante microgotas respiratorias— estas medidas pueden ser eficaces también para controlar la gripe”, agregó la publicación.
Eso no resta importancia al testeo extendido, tanto de COVID-19 como de gripe, aclaró Singer. Y, en el caso de la gripe, es especialmente relevante recibir la vacuna.
¿Existe el riesgo de una infección doble?

Hasta el momento, siguió el artículo, los médicos no conocen qué efectos podría tener que una persona contrajera ambos virus. En todo caso, prevén que si bien una temporada grave de gripe podría recargar peligrosamente a los hospitales y los trabajadores de la salud, que ya tienen trabajo excesivo con el coronavirus, “es improbable que muchas personas sufran una infección doble”.
Ese cálculo se basa en estudios realizados en Wuhan, la ciudad de China donde comenzó el brote de SARS-CoV-2 precisamente cuando la temporada de la gripe estaba en su apogeo. “En enero, un pequeño estudio de 99 pacientes de COVID-19 en un hospital grande de Wuhan halló que no hubo co-infecciones de gripe”, señaló. En los Estados Unidos, al comienzo de los contagios, cuando todavía se contaban numerosos casos de gripe, una investigación realizada en Nueva York sobre 1.996 pacientes de COVID-19 encontró únicamente un caso de co-infección.
No obstante, no es posible descartar que algo así suceda. “Lograr un diagnóstico exacto es importante —dijo Singer— porque los científicos recomiendan tratamientos diferentes para cada virus”, agregó la publicación. “Por ejemplo, el corticoesteroide dexametasona se ha encontrado que es perjudicial cuando se utiliza como tratamiento para la gripe. Pero la misma droga puede reducir eficazmente la tasa de mortalidad de los pacientes de COVID-19”, sobre todo para los graves, que necesitan asistencia respiratoria, según un estudio preliminar.
¿Cuánto ayuda la vacuna contra la gripe?

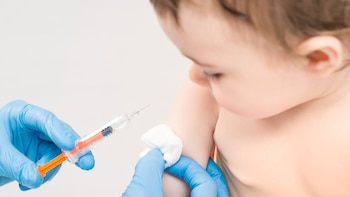
Una de las herramientas cruciales de salud pública con que se cuenta en el hemisferio norte a medida que avanza la temporada de la gripe es la vacuna contra este virus. El CDC recomienda que, salvo un puñado de excepciones, la reciban todas las personas de más de seis meses. Sin embargo, durante el ciclo 2019-2020 en los Estados Unidos sólo el 62% de los menores de 18 años la recibieron, y el 45% de los adultos.
Edward Belongia, director del Centro de Epidemiología Clínica y Salud Poblacional de la Clínica Marshfield en Wisconsin teme que las preocupaciones sobre visitar hospitales y farmacias durante la pandemia pueda hacer que mucha gente omita la aplicación. “Hace muchas décadas que tenemos vacuna contra la gripe, y su seguridad ha sido bien establecida”, subrayó. La efectividad cambia de un año a otro, pero este año es muy importante porque hay nuevas cepas identificadas.
Ese proceso de investigación se realiza todos los años, en septiembre para el hemisferio sur y en febrero para el norte, a los fines de ajustar la vacuna. La mayoría de ellas protegen contra una combinación de cuatro cepas del virus, que son las que circulan más ampliamente; pero todas mutan y cambian cada año, así que los científicos alteran los antígenos según corresponde. Por lo general la fórmula sólo incluye uno o dos nuevos; “este año, sin embargo, la vacuna protege contra tres cepas que se espera que surjan durante la temporada”. Dado que el sistema inmunológico de las personas no ha sido expuesto a estas cepas, la importancia de la vacuna parece mayor que otros años.
En las temporadas más recientes los hospitales sufrieron un poco de sobrecarga por la actividad de la cepa H3N2 de la gripe, que es particularmente mortal. Por ejemplo, en los meses de 2017 a 2018, en los Estados Unidos hubo más de 30.000 internaciones debidas al virus, según el CDC. El único problema a las puertas del paso de 2020 a 2021 es que no hay manera de predecir cuál de las cepas será dominante en un año, mucho menos si se tratará de la H3N2 que, unida al COVID-19, pondría una presión excesiva sobre el sistema de salud.
“No creo que los hospitales estén preparados para eso”, dijo Belongia a Smithsonian. “Se crearía algunas situaciones de evaluación y derivación de pacientes muy difíciles en lo que respecta a la prioridad de la atención y al acceso limitado a las camas de cuidados intensivos, y hasta a las camas comunes”.
MÁS SOBRE ESTE TEMA:
Últimas Noticias
¿Qué hacer en Miami cuando llueve? Las mejores actividades

Cómo conocer gente en Miami: ¿qué hacer y dónde ir?

“Tina”: el conmovedor documental con el que Tina Turner se despidió del público
Las 6 mejores playas de Miami donde puedes llevar a tu perro

El Festival Gay8, en la Pequeña Habana de Miami, une orgullo latino y LGBT+






