
Incluso en algunas de las ciudades más afectadas del mundo, según los estudios, la gran mayoría de las personas siguen siendo vulnerables al SARS-CoV-2. Una investigación de The New York Times recopiló estudios de todo el mundo para demostrar que todos llegan a la misma conclusión: la “inmunidad de rebaño” es todavía un panorama lejano.
El concepto de inmunidad de rebaño hace referencia a que, cuando una proporción alta de la población tiene anticuerpos para combatir una enfermedad, se reduce la posibilidad de que personas que no tienen esos mismos anticuerpos, la contraigan.
Los humanos hemos desarrollado inmunidad de grupo para muchas enfermedades a lo largo de la historia. Entre ellas, se cuentan la polio, la varicela y el sarampión, de las que podemos protegernos gracias a las vacunas. De hecho, la razón por la que hay brotes de enfermedades que ya habíamos controlado es porque hay un menor rango de población vacunada que la que se necesita para generar este tipo de protección.
Sin embargo, el umbral de inmunidad del rebaño para esta nueva enfermedad aún es incierto. Muchos epidemiólogos creen que se alcanzará cuando cerca del 60 y 80 por ciento de la población haya sido infectada y desarrolle resistencia.
Los nuevos estudios buscan anticuerpos en la sangre de las personas, proteínas producidas por el sistema inmunitario que indican una infección pasada. Una ventaja de esta prueba es que puede capturar a personas que pueden haber estado asintomáticas y que no sabían que estaban enfermas. Una desventaja es que las pruebas a veces son incorrectas, y varios estudios, incluido uno notable en California, han sido criticados por no tener en cuenta la posibilidad de resultados inexactos o por no representar a toda la población.
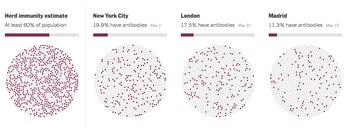
Los estudios que utilizan estas pruebas para examinar una sector transversal de una población, a menudo llamados encuestas serológicas, se están llevando a cabo en todo el mundo.
El umbral de inmunidad de rebaño puede diferir de un lugar a otro, pues depende de factores como la densidad y la interacción social, dijeron expertos. Pero, en promedio, aseguraron, requerirá al menos un 60 por ciento de inmunidad en la población.
Todas las estimaciones de la inmunidad del rebaño suponen que una infección pasada protegerá a las personas de enfermarse por segunda vez. Existe evidencia sugestiva de que las personas logran inmunidad al coronavirus, pero aún no es seguro si eso es cierto en todos los casos; tampoco cuán robusta puede ser la inmunidad o cuánto durará.

Enfermedades como el sarampión y la varicela, que antes eran muy comunes entre los niños, ahora son extremadamente raras en los Estados Unidos porque las vacunas han ayudado a desarrollar la inmunidad suficiente para contener brotes.
Pero todavía no hay una vacuna contra el coronavirus, por lo que llegar a la inmunidad colectiva sin un tratamiento nuevo y más efectivo podría significar muchas más infecciones y muchas más muertes.
Por ejemplo, si se supone que la protección del rebaño está cerca de lograrse cuando el 60 por ciento de la población se vuelve resistente al virus, eso significa que la ciudad de Nueva York ya está a solo un tercio del camino. Y, hasta ahora, casi 250 de cada 100,000 residentes de la ciudad han muerto. La ciudad de Nueva York todavía tiene millones de residentes vulnerables a contraer y propagar esta enfermedad, y decenas de miles más que corren el riesgo de morir.
En otras ciudades, las encuestas serológicas muestran porcentajes aún más pequeños de personas con anticuerpos. La calidad de estos estudios es algo variada, ya sea porque las muestras no fueron aleatorias o porque las pruebas no fueron lo suficientemente precisas. Pero la variedad de estudios muestra que la mayoría de los lugares tendrían que ver 10 o más veces de enfermos, y posiblemente también de muertes, para llegar al punto en que un brote no podría despegar.

Los estudios serológicos también pueden ayudar a los científicos a determinar qué tan mortal es realmente el virus. Actualmente, las estimaciones de lo que se llama la tasa de mortalidad por infección son aproximadas. Para calcularlos con precisión, es importante saber cuántas personas en un lugar murieron a causa del virus y cuántas se infectaron.
Las tasas de casos oficiales, que dependen de las pruebas, subestiman el verdadero alcance de las infecciones en la población.
En la ciudad de Nueva York, donde el 20 por ciento de las personas estaban infectadas con el virus antes del 2 de mayo, y donde más de 18,000 habían muerto para ese entonces, la tasa de mortalidad por infección parece estar alrededor del 1 por ciento.
A modo de comparación, la tasa de mortalidad por influenza se estima entre 0.1 y 0.2 por ciento. Pero la forma en que el gobierno estima los casos cada año es menos precisa que el uso de pruebas serológicas y tiende a subestimar el número de infecciones, lo que sesga el número de víctimas mortales. Pero incluso si las tasas de mortalidad fueran idénticas, Covid-19 sería una enfermedad mucho más peligrosa que la influenza.

Con la influenza, solo aproximadamente la mitad de la población corre el riesgo de enfermarse en una temporada determinada. Muchas personas ya tienen cierta inmunidad, ya sea porque han estado enfermas con una cepa similar o porque recibieron una vacuna.
Ese número no es lo suficientemente alto como para alcanzar completamente la inmunidad del rebaño, y la influenza aún circula todos los años. Pero hay beneficios para la inmunidad parcial en la población: solo una fracción de los adultos está en riesgo de contraer la enfermedad en un año normal, y también pueden propagarla menos rápidamente. Eso significa que la cantidad de personas en riesgo de morir también es mucho menor.
Covid-19, a diferencia de la influenza, es una enfermedad nueva. Antes de este año, nadie en el mundo tenía inmunidad alguna. Y eso significa que, incluso si las tasas de mortalidad por infección fueron similares, tiene el potencial de matar a muchas más personas.
MÁS SOBRE ESTE TEMA:
Últimas Noticias
¿Qué hacer en Miami cuando llueve? Las mejores actividades
La ciudad mágica ofrece mucho más que mar y vistas suntuosas. Aquí te proponemos cosas para los días que no se puede ir a la playa

Cómo conocer gente en Miami: ¿qué hacer y dónde ir?
La Ciudad Mágica ofrece una vida social variada y activa que brinda montones de posibilidades para que te diviertas y descubras personas interesantes

“Tina”: el conmovedor documental con el que Tina Turner se despidió del público
En esa producción de HBO la cantante norteamericana contó los oscuros episodios de un matrimonio abusivo y los embates del duro camino hacia el éxito artístico
Las 6 mejores playas de Miami donde puedes llevar a tu perro
El sur de la Florida cuenta con algunas de las mejores del mundo, y algunas son dog-friendly. Una guía de parques, arena y mar para que tu amigo de cuatro patas corra y disfrute del aire libre

El Festival Gay8, en la Pequeña Habana de Miami, une orgullo latino y LGBT+
Esta celebración anual transforma la famosa Calle Ocho con una combinación vibrante de música, comida, arte y cultura. DJ como Alex Gutiérrez, Glovibes y Joe Pacheco, las estrellas drag de Wigwood y un homenaje a ABBA, además de puestos de comidas y actividades para todas las edades, son algunas de sus opciones



