En la peor pandemia que vivimos en la era moderna, la que protagonizó el coronavirus SARS-CoV-2 que genera la enfermedad COVID-19, hubo una herramienta que salvó millones de personas y permitió recuperar nuestro estilo de vida sin sumirnos en una eterna cuarentena.
Se trató de las vacunas nacidas bajo un proceso llamado fast- track y coordinado entre reguladoras, laboratorios y Estados en pos de aportar al hito científico de detener las muertes y la infección severa provocada por el nuevo coronavirus.
Pero a cuatro años de iniciada la pandemia, hubo dos vacunas que prevalecieron por sobre las otras y generaron las más altas tasas de eficacia, seguridad y éxito para prevenir las formas más graves del coronavirus: la de Pfizer y Moderna, ensambladas bajo la innovadora plataforma de la técnica molecular ARN mensajero.

Detrás de esta novedosa técnica se escribe en letras doradas el nombre de la prestigiosa científica húngara, Katalin Karikó, investigadora del uso terapéutico del ARNm, que permitió desarrollar las más innovadoras vacunas contra el COVID-19 y ganadora del Premio Nobel de Medicina 2023.
En junio de 2022, Infobae entrevistó a Karikó en exclusiva en París, en el marco de la entrega de los Premios L’Oreal-Unesco Por las mujeres en la Ciencia. “Quiero centrarme en diseñar un ARN mensajero que codifique proteínas terapéuticas, que ayude a curar heridas, sanar huesos y cure a pacientes con cáncer”, decía Karikó a Infobae, entusiasmada de que la misma técnica exitosa contra el COVID se puede replicar para combatir distintas enfermedades.
Nacida en Hungría en 1955, en plena era soviética y cuando el régimen comunista no dejaba demasiado margen para el crecimiento personal, la investigadora, con un origen humilde, logró estudiar hasta su doctorado en Bioquímica, en la Universidad de Szeged.

A los 30 años, en 1985, pudo emigrar a los Estados Unidos junto a su esposo y su pequeña hija Susan, aunque los primeros años vividos allí fueron duros, con puertas cerradas a sus ambiciones, incomprensión e incluso el boicot de varios de sus propios colegas que descreían o envidiaban su trabajo, según relata la científica en su reciente autobiografía, aún no traducida al español, Breacking Through. My life in science, donde cuenta las luces y las sombras de su trayectoria.
Un ejemplo claro de ello fue que en 2013 dejó la Universidad de Pennsylvania, porque la casa de estudios no la cobijó en sus investigaciones, donde se formó como bioquímica, investigadora y profesora, y se mudó a la pharma BioNtech en Alemania para volcar todo su potencial; y actualmente considerado el mejor hub biotecnológico del mundo, liderado por el matrimonio Ugur Sahin y Özlem Türeci, pareja y fundadores de BioNTech.
Karikó comenzó sus investigaciones en ARNm (ácido ribonucleico mensajero) con el objetivo de tratar enfermedades como el cáncer y afecciones cardíacas; pero el COVID cambió el destino y la investigación debió redireccionarse.

Karicó tenía planes importantes de antemano para esta innovación de plataforma genética que llegó para quedarse. Ella estudiaba el potencial del ARN mensajero (ácido ribonucleico mensajero) para cánceres de distintos tipos y de otras enfermedades raras, severas e incurables.
Un ejemplo de ello es un estudio publicado en la revista científica Nature donde una vacuna de ARN mensajero mostró un avance prometedor tras finalizar los ensayos de Fase I en 16 pacientes con un tipo de cáncer de páncreas, el más letal entre los 100 tipos de cáncer identificados hasta el momento. La vacuna consiguió activar el sistema inmune de la mitad de los pacientes y ninguno sufrió una recaída durante los 18 meses que duró el ensayo.

Las tres claves de la tecnología ARN mensajero
La exitosa técnica molecular basada en la plataforma ARN mensajero se puede resumir en tres claves, según la experta científica:
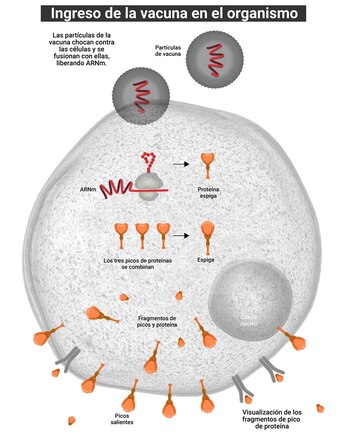
1. Codificación del ARNm: el ARNm es una molécula que lleva las instrucciones genéticas del ADN al ribosoma, donde se sintetizan las proteínas. En las vacunas de ARNm, esta tecnología utiliza una secuencia específica de ARNm que codifica la proteína de interés, como la proteína de espiga del virus SARS-CoV-2. Este ARNm es diseñado sintéticamente para que las células del cuerpo puedan leer las instrucciones y producir la proteína deseada.
2. Entrega del ARNm: el ARNm debe ser protegido y entregado de manera eficiente a las células del cuerpo. Esto se logra encapsulándolo en nanopartículas lipídicas (LNPs). Estas nanopartículas protegen al ARNm de la degradación y facilitan su entrada en las células. Una vez dentro de la célula, el ARNm es liberado y puede ser traducido en la proteína objetivo.
3. Producción de la proteína y respuesta inmunitaria: una vez que el ARNm es traducido en la proteína objetivo dentro de las células, esta proteína es reconocida por el sistema inmunitario como un antígeno extraño. Esto desencadena una respuesta inmunitaria, incluyendo la producción de anticuerpos y la activación de células T, que prepara al sistema inmunitario para reconocer y combatir el patógeno real si el cuerpo se expone a él en el futuro.

Estas tres claves son fundamentales para el funcionamiento de las vacunas de ARNm, como las desarrolladas para combatir el COVID-19, y representan un avance significativo en la biotecnología y la medicina.
Las vacunas ARN mensajero actúan dando a las células las instrucciones para fabricar una proteína que simula una infección y entrena al sistema inmunológico para reaccionar y atacar cuando se encuentre con el virus real.
A diferencia de las vacunas tradicionales, que a menudo introducen en el cuerpo un patógeno debilitado o inactivo para estimular una respuesta inmunológica, las vacunas de ARNm contienen material del virus que causa la enfermedad para la cual se desarrolla la vacuna.
Este material proporciona instrucciones (en forma de ARNm) para que nuestras células produzcan una pieza del virus.

Una vez que las instrucciones (ARNm) están dentro de las células del cuerpo, las células usan esas instrucciones para producir una proteína que es específica del virus. Esta proteína es inocua en sí misma, pero es suficiente para que el sistema inmunológico reconozca que no debe estar en el cuerpo y construya una respuesta defensiva.
Sin duda y con una velocidad de producción inédita, durante la pandemia la plataforma de ARN mensajero se destacó frente al resto por su innovación, volumen de producción, seguridad y eficacia.
Con la pandemia global más controlada por los efectos de la vacunación contra el COVID, y con un grupo de vacunas de diferentes tecnologías que se prepararon en tiempo récord; la plataforma de ARNm se destacó frente al resto por su innovación, volumen de producción, seguridad y eficacia. Precisamente el hallazgo que hizo Karikó lo estaba estudiando para tratar otras enfermedades como el cáncer y afecciones cardíacas, pero el COVID cambió el destino de las mayorías.
“Quiero seguir estudiando el mecanismo del ARN mensajero y cómo se conecta con la idea de la cura del cáncer”, decía a Infobae en París en 2022.
—Doctora Karicó, ¿es posible hablar de plataformas genéticas de RNA para llegar a la cura del cáncer y de enfermedades neurodegenerativas, como el Parkinson y el Alzheimer?
— Dos años antes de que llegara el COVID-19, yo estudiaba estas proteínas (ARNm) para enfrentar el cáncer y la insuficiencia cardíaca. Se hicieron fases de prueba en humanos para avanzar en los ensayos clínicos que continuaron hasta enero de 2022. Y tuvieron buen efecto.
Es una gran noticia para una proteína que genera vasos sanguíneos. Y esos son los mismos que fueron usados para tratar pacientes diabéticos o en tratamientos clínicos, previos al COVID-19. Así que la mayoría de las personas no está al tanto de que ya está en una fase de prueba clínica. Por supuesto que más dinero para los estudios acelerarán los tiempos de los resultados.

—¿Cuál es el futuro de la plataforma de ARN mensajero? Estamos frente a un gran cambio para la medicina y el tratamiento de algunas enfermedades. ¿Cuál es su opinión al respecto?
— Katalin Karikó: Perdimos mucho tiempo, hay que decirlo. En la década del ‘20, cuando aislamos las proteínas de la insulina. Y luego, recién en la década del ‘80, comenzamos a crear proteínas que podíamos producir dentro de la célula. Y ahora que parece que el nuevo capítulo es que el paciente generará la proteína por sí mismo. Serán moléculas que instruyen a las células para más adelante fabricar las proteínas terapéuticas por sí mismas. Lo más importante es que será un tratamiento asequible porque será barato de hacer, y luego no tienes demasiados efectos secundarios.
Infografías: Marcelo Regalado
Últimas Noticias
Misión Artemis II a la Luna: cuándo y cómo ver en vivo el histórico lanzamiento de la NASA
Será el regreso de astronautas que viajarán al espacio profundo y orbitarán nuestro satélite natural, algo que no ocurría hace más de 50 años. Todos los detalles

El agua que desaparece: mapas satelitales revelan el retroceso de lagos y embalses en todo el mundo
Nuevos registros precisan cuándo y dónde masas acuáticas cambiaron de forma definitiva, aportando información crucial para el manejo del recurso hídrico

Científicos argentinos desarrollan un filtro doméstico experimental para remover micro y nanoplásticos del agua
Un equipo del CONICET de Mar del Plata avanza en la creación de una herramienta innovadora que busca combatir las partículas invisibles presentes en el agua potable y que preocupan a la comunidad internacional

El día que la niebla pintó un arcoíris blanco: la historia detrás del fogbow que rara vez se muestra
Solo en condiciones muy particulares puede observarse este fenómeno, cuyo estudio ayuda a descifrar la relación entre el tamaño de las gotas y la dispersión de la luz

Detectan alcohol en el néctar de flores y confirman que los animales lo procesan sin efectos adversos
Los resultados muestran que estos organismos mantienen su comportamiento habitual y no exhiben signos de intoxicación





