
Los seres humanos pueden atravesar situaciones difíciles a partir de infecciones o de lesiones por accidentes. El cerebro es capaz de adaptarse en su respuesta ante ese tipo de problemas.
Un equipo multidisciplinario de científicos de Francia reveló la existencia de un circuito que está involucrado en cómo el cerebro hace ese tipo de adaptación. El mecanismo está implicado en la detección y también en la regulación de la respuesta antiinflamatoria orquestada por distintas regiones cerebrales.
Lo descubrieron investigadores del Instituto Pasteur, el CNRS y el Inserm de Francia. El circuito puede detectar la inflamación en la sangre y organiza y regula la respuesta inmunitaria. Representa una conexión bidireccional entre el cerebro y el sistema inmune. Los científicos publicaron los resultados del estudio en la revista Neuron.

Cuando se producen infecciones o lesiones, el sistema inmune se pone en marcha para controlar la infección y reparar el tejido dañado. Este proceso implica la liberación de mediadores proinflamatorios que informan al cerebro del estado inmunitario del organismo y coordinan la respuesta inmunitaria.
En respuesta a esa señal, el cerebro desencadena una compleja reacción conocida como “comportamiento de enfermedad”. El propósito es reasignar energía a los diferentes sistemas del organismo. Este estado se asocia a cambios de comportamiento que incluyen la evitación social y el letargo, ajustes metabólicos como fiebre y pérdida de apetito, y la liberación de hormonas como la cortisona, para aumentar la resistencia a la infección al tiempo que se regulan las respuestas inmunitarias.
En el estudio, el grupo formado por neurobiólogos e inmunólogos describió el circuito utilizado por el cerebro para medir los niveles de inflamación en la sangre y, en respuesta a eso, regular la inflamación. Una región del tronco encefálico conocida como “complejo vagal” detecta directamente los niveles y tipos de hormonas inflamatorias en el torrente sanguíneo. Luego, esta información se transmite a las neuronas de otra región del tronco encefálico denominada “núcleo parabraquial”, que también recibe información relacionada con el dolor y ciertos recuerdos aversivos o traumáticos.
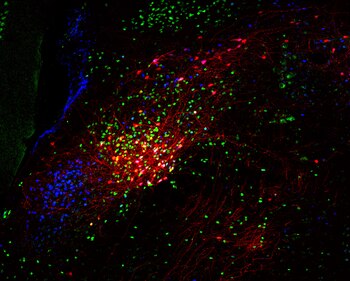
A su vez, estas neuronas activan neuronas en el hipotálamo, lo que provoca un rápido aumento de cortisona, una hormona con propiedades antiinflamatorias, en la sangre.
Los científicos utilizaron enfoques neurocientíficos de vanguardia para identificar este circuito, lo que les permitió observar individualmente las neuronas implicadas durante la inflamación. Los expertos observaron cómo la actividad de neuronas específicas del núcleo parabraquial podía regular la producción de glóbulos blancos implicados en la respuesta inmunitaria.
“Esta investigación demuestra que la actividad neuronal en el cerebro por sí sola puede tener un poderoso efecto en el desarrollo de respuestas inmunitarias durante una infección o lesión. Por tanto, constituye un claro ejemplo de la poderosa conexión bidireccional entre el cuerpo y el cerebro, explicó Gérard Eberl, Jefe de la Unidad de Microambiente e Inmunidad del Instituto Pasteur.
“También alimenta nuestra ambición de descubrir el impacto de nuestro cerebro en la forma en que interactuamos con los microbios, luchamos contra los patógenos y curamos las heridas”, resaltó.

El descubrimiento de este circuito abre nuevas oportunidades de investigación que contribuirán conjuntamente a los campos de la neurobiología y la inmunología.
“Este estudio nos proporciona herramientas adicionales para comprender mejor el impacto de la inflamación sistémica en nuestro cerebro, estado de ánimo y en ciertos procesos neurodegenerativos”, agregó Gabriel Lepousez, neurobiólogo de la Unidad de Percepción y Memoria del Instituto Pasteur/CNRS.
Al tener en cuenta el papel establecido del núcleo parabraquial en los procesos de memoria aversiva, podrían evitarse posibles amenazas infecciosas si este circuito se reactiva por el recuerdo de experiencias inflamatorias o aversivas pasadas, estimaron los científicos.
También consideraron que, al provechar esa comunicación neuroinmunitaria, el sistema inmune podría beneficiarse de la capacidad del cerebro para predecir y anticiparse a las amenazas del entorno.

El campo de la interacción entre el sistema nervioso y el sistema inmune está en plena ebullición. Mucho más por las investigaciones sobre el COVID. Desde el estudio del Biobanco del Reino Unido que mostró atrofia cerebral, pérdida de materia gris y deterioro cognitivo en aproximadamente 400 personas que tenían COVID-19 en comparación con controles emparejados, a través de resonancias magnéticas de referencia (pre-COVID-19) y posteriores (~ 3 años después), ha habido una gran preocupación por el impacto que este virus tiene en el cerebro.
Recientemente, dos nuevos estudios, ambos de investigadores en Alemania, iluminaron los mecanismos de inflamación del tejido cerebral que es persistente y ocurre incluso en pacientes con una enfermedad leve de COVID-19. Es importante destacar que estos fueron estudios de personas con COVID-19, no específicamente personas que sufrían de COVID prolongado.
Seguir leyendo:
Últimas Noticias
Cómo la inteligencia de las abejas impulsa la agricultura
Las sorprendentes habilidades cognitivas de estos insectos están cambiando la forma en que productores y científicos abordan la conservación y la sostenibilidad alimentaria

La nueva herramienta que mide el peligro de la desinformación alimentaria
Esta innovación ofrece soluciones para detectar y graduar amenazas invisibles que circulan en línea y afectan a los usuarios

Cómo Gran Bretaña apuesta a la transición energética, el liderazgo climático y el desarrollo económico
En una entrevista exclusiva con Infobae, la ministra del Clima de Reino Unido explicó el impulso que su nación hace de la economía verde con políticas pioneras en la lucha contra el calentamiento global

Qué sabemos realmente sobre la electricidad estática y por qué aún asombra a la física moderna
Descubrimientos recientes desafían la antigua idea de una explicación única y sugieren que la triboelectricidad depende de una compleja combinación de factores invisibles y condiciones superficiales




