
¿Cuántas personas han muerto a causa de la pandemia del COVID-19? La respuesta depende tanto de los datos disponibles como de cómo se definen las causas del fallecimiento. Muchas personas que mueren mientras están infectadas con SARS-CoV-2 nunca se someten a pruebas y no ingresan, por lo tanto, a los registros oficiales. Por el contrario, algunas personas cuyas muertes se han atribuido al COVID-19 tenían otras dolencias y/o comorbilidades que podrían haber terminado con sus vidas en un período de tiempo similar de todos modos. ¿Y qué pasa con las personas que murieron por causas evitables durante la pandemia, porque los hospitales llenos de pacientes con COVID-19 no pudieron tratarlos? Si esos casos cuentan, deben compensarse con muertes que no ocurrieron pero que sí se habrían producido en épocas normales, como las causadas por la gripe o la contaminación del aire.
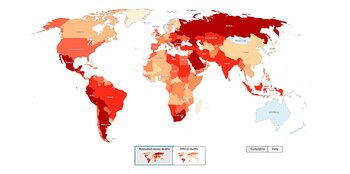
En lugar de tratar de distinguir entre tipos de muertes, el semanario británico The Economist decidió contarlas todas. El método estándar de seguimiento de los cambios en la mortalidad total es el “exceso de muertes”. Este número es la brecha entre cuántas personas murieron en una región determinada durante un período de tiempo determinado, independientemente de la causa, y cuántas muertes se habrían esperado si no hubiera ocurrido una circunstancia particular (como un desastre natural o un brote de enfermedad). “Aunque el número oficial de muertes causadas por el COVID-19 es ahora de 4,5 millones , nuestra mejor estimación es que la cifra real es de 15,2 millones de personas. Los analistas de datos descubrieron que hay un 95% de probabilidad de que el valor real se encuentre entre 9,3 millones y 18,1 millones de muertes adicionales”, alertaron.
“La razón por la que solo podemos proporcionar una estimación aproximada, con una amplia gama de incertidumbres circundantes, es que calcular el exceso de muertes para todo el mundo es complejo e impreciso. Incluyendo estadísticas publicadas por unidades subnacionales como provincias o ciudades, entre los 156 países del mundo con al menos 1 millón de habitantes, logramos obtener datos sobre la mortalidad total de solo 84. Algunos de estos lugares actualizan sus cifras con regularidad; otros los han publicado una sola vez”, explicaron.
¿Cómo lo hicieron? Construyeron un modelo de aprendizaje automático, que estima el exceso de muertes para cada país todos los días desde que comenzó la pandemia. Se basa tanto en datos oficiales de exceso de mortalidad como en más de 100 indicadores estadísticos más. Los recuentos finales utilizan las cifras oficiales de exceso de muertes de los gobiernos cuando y donde estén disponibles, y las estimaciones del modelo en todos los demás casos.
Las diferencias entre países en la escala y frecuencia de las pruebas para el SARS-CoV-2, que, junto con la gravedad de la pandemia, determinan que el número oficial de muertes por COVID-19, pueden ser enormes. Los datos sobre el exceso de muertes son esenciales para hacer comparaciones entre países sobre la base de “manzanas con manzanas”. En los casos en que las tasas de mortalidad cayeron por debajo de las normas prepandémicas, porque el COVID-19 cobró relativamente pocas víctimas, mientras que los cambios en el estilo de vida redujeron el número de víctimas de otras causas como la gripe, este número es negativo.

“Estos datos dejan en claro que el COVID-19 ha provocado la muerte de muchas más personas de lo que sugieren las estadísticas oficiales”, advirtieron. Medido por el exceso de muertes como porcentaje de la población, muchos de los países más afectados del mundo se encuentran en América Latina. Aunque el recuento oficial de muertes de Rusia sugiere que ha protegido a sus ciudadanos tolerablemente bien, sus cifras sobre la mortalidad total implican que, de hecho, ha sido bastante afectada por el COVID-19. De manera similar, estimaron que el número de muertos en India es en realidad de millones, en lugar de cientos de miles. En el otro extremo de la tabla, en un puñado de países han muerto menos personas durante la pandemia que en años anteriores.

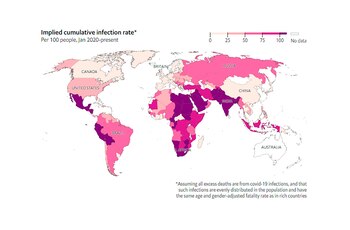
Aunque las estadísticas de exceso de muertes son la medida más completa del costo humano del COVID-19, solo están ligadas de manera vaga al número de personas que se han infectado con el SARS-CoV-2. Debido a que el virus es mucho más letal para las personas mayores que entre los jóvenes, el número de muertes está fuertemente influenciado por la estructura de edad de la población de un país. Manteniendo constantes otros factores, se necesita un número menor de infecciones para producir un número determinado de muertes en exceso en lugares donde muchas personas tienen más de 65 años que en aquellos donde relativamente pocas personas son vulnerables. Como resultado, los datos de exceso de muertes solo se pueden usar como un buen indicador de la propagación del COVID-19 si también se tiene en cuenta la demografía.
Los analistas llegaron a la conclusión de que la probabilidad de que una persona seleccionada de la población del país al azar muera después de contraer el COVID-19, asumiendo un tratamiento médico según los estándares del mundo rico. Cuanto más joven es la población de un país, menor es esta probabilidad.

Esta estimación es extremadamente aproximada. No tiene en cuenta la variación entre países en la propensión de los miembros de grupos demográficos particulares a infectarse, ni las diferencias en la prevalencia de afecciones médicas subyacentes que aumentan la vulnerabilidad al COVID-19. Dado que en los países pobres es más difícil conseguir un buen tratamiento médico, se sobreestima el número de casos en esos lugares. En algunos países, esto arroja una estimación del total de infecciones que excede la población de un país, un escenario que es teóricamente posible, ya que ocurren reinfecciones, pero probablemente es bastante improbable.

Los investigadores señalaron las limitaciones del cálculo, dado a que este método tampoco incorpora datos sobre vacunas, que han reducido drásticamente la tasa de mortalidad por infección en 2021 en muchos países. Y carece de información sobre la prevalencia de nuevas variantes de SARS-CoV-2 como Alpha y Delta, que pueden tener un grado diferente de virulencia de la cepa original. A pesar de todas estas advertencias, este enfoque al menos proporciona un punto de partida para estimar cuántas personas han contraído el virus que no depende de los caprichos de los programas de prueba.
Hay dos formas principales en las que las cuentas de exceso de muertes podrían tergiversar la realidad. La primera es que se basan en el supuesto de que las cifras de exceso de mortalidad publicadas oficialmente son precisas. Dada la interrupción que ha causado el COVID-19, es plausible que algunos gobiernos hayan cambiado la forma en que compilan los datos sobre el total de muertes durante la pandemia. Esto podría llevarnos a publicar cifras incorrectas para los países en cuestión. También podría introducir errores en las estimaciones que produjeron los analistas de datos en este modelo para todos los demás países.

En segundo lugar, debido a que la mayoría de los países que informan un exceso de muertes son ricos o de ingresos medios, la mayor parte de los datos utilizados para entrenar el modelo proviene de esos lugares. Los patrones que detecta el modelo en estas áreas podrían ser una guía inexacta de la dinámica de la pandemia en los países pobres. Una salvedad similar se aplica a nuestras estimaciones para los países que han sufrido un gran número de muertes en exceso por razones distintas a la pandemia, como la guerra o los desastres naturales.
Consultado por Infobae, el ingeniero en sistemas creador de CovidStats Mauro Infantino, advirtió en relación a la estimación de The Economist: “El artículo me parece bueno porque, si bien hace estimaciones que son muy imprecisas, aclara los lugares por los que pueden estar “flojas”. Lo dice la nota y coincido plenamente en que las cifras más confiables son de países desarrollados. Por dar un ejemplo, lo que liberamos en Argentina es más bien poco así que hay que tener en cuenta este factor para los países de menor ingreso”.
“El único punto que creo que no mencionó y me parece importante es que no alcanza ni siquiera con medir la muerte pasada. Lo bien o mal que un país manejó la pandemia puede repercutir en indicadores de mortalidad y/o bienestar en el mediano y largo plazo. Me parece que es imposible lograr un modelo que capture bien eso. Lo importante es que dice bien que son estimaciones imprecisas”.
En diálogo con este medio en mayo, Rodrigo Quiroga, investigador en bioinformática del CONICET y de la Universidad Nacional de Córdoba, explicaba: “en cuanto a la mortalidad, toda Latinoamérica está muy arriba en cuanto a fallecidos por COVID-19, estamos liderando como región el ranking a nivel mundial. La situación es muy mala, pero se complica comparar entre países ya que no sabemos qué tan bien están contabilizados los muertos por coronavirus en algunas naciones. En la Argentina sabemos que se contabilizan bastante bien, o al menos eso sucedió durante 2020. Los estudios de exceso de muertes que hicieron la provincia de Buenos Aires y Córdoba por ejemplo arrojaron un porcentaje muy pequeño en este sentido. Sin embargo, no podemos decir lo mismo de otros países como Ecuador, Perú y Brasil en donde los fallecidos serían muchísimos más que los reportados”.

Los especialistas aseguran que “la evaluación del impacto general de la pandemia en la mortalidad requiere la medición del exceso de muertes, calculado como la diferencia entre el número de muertes por todas las causas que ocurrieron durante el curso de la pandemia y el número esperado de muertes basado en una línea de base histórica de años”.
La mortalidad por debajo de los niveles esperados se denomina “mortalidad evitada” o “déficit de mortalidad”, mientras que el “desplazamiento de la mortalidad” se caracteriza por un período de exceso de muertes seguido de un período de déficit de mortalidad, según publicó The BMJ.
El desplazamiento de la mortalidad indica que las personas que murieron durante el curso de un evento (en este caso, la pandemia del COVID-19) habrían muerto poco después en ausencia del evento. Esto es equivalente a decir que su muerte se adelantó por un período corto.
Es que en la actualidad interactúan dos categorías de enfermedades: la infección por el SARS-CoV-2 y una serie de enfermedades no transmisibles (ENT) y el retraso en las consultas por éstas últimas, la cancelación de controles y tratamientos en curso, sumado a un contexto de disparidad social y económica exacerba los efectos adversos de cada enfermedad por separado.
SEGUIR LEYENDO:
Últimas Noticias
Qué sabemos realmente sobre la electricidad estática y por qué aún asombra a la física moderna
Descubrimientos recientes desafían la antigua idea de una explicación única y sugieren que la triboelectricidad depende de una compleja combinación de factores invisibles y condiciones superficiales

La ciencia detrás de los tornados: cómo se forman y qué ocurre dentro del vórtice
La experiencia relatada por un científico atrapado en medio de este fenómeno extremo revela los riesgos que se esconden en estos eventos capaces de arrasar todo a su paso y generar escenas de destrucción inimaginable
Cuál es el mecanismo oculto que explica por qué algunas plantas sobreviven a la sequía y otras no
La investigación de la Universidad de California Riverside aporta pruebas de una vía natural que interrumpe procesos metabólicos y favorece la supervivencia en ambientes adversos

Expertos alertan por una evolución de mosquitos que presentan resistencia a insecticidas
Un estudio dio a conocer que nuevos ejemplares de insectos sobreviven a repelentes y pueden propagar la malaria



