
Paul Garner es un experto en males de transmisión como el COVID-19. En el curso de sus investigaciones, este profesor de la Escuela de Medicina Tropical de Liverpool y coordinador del Grupo Cochrane de Enfermedades Infecciosas sufrió dengue y malaria, y ninguna de las dos experiencias fue amable. Por eso cuando se contagió del nuevo coronavirus estaba preparado para una o dos semanas duras, mientras su sistema inmunológico combatía al SARS-CoV-2. Ese, se suponía, era el tiempo promedio que demoraban en recuperarse aquellas personas que tenían síntomas leves o moderados.
Siete semanas más tarde, cuando escribió una columna en The British Journal of Medicine (BMJ) seguía sorprendido por lo que la enfermedad le había hecho a su cuerpo, y le seguía haciendo, aunque nunca desarrolló síntomas graves, ni requirió hospitalización o asistencia respiratoria. Hacía tiempo que ya no podía transmitir el virus y no daba positivo en las pruebas, y sin embargo muchos de los malestares persistían. “Ha sido como ninguna otra cosa en la Tierra”, dijo a The Atlantic.
Ahora un nuevo estudio, publicado en el Journal of the American Medical Association (JAMA), que siguió a 143 pacientes italianos durante 60 días, encontró que el 87,4% de ellos, aunque ya estaba en su hogar y libre de COVID-19, seguía presentando algún síntoma respiratorio persistente a semanas después de haberse contagiado.
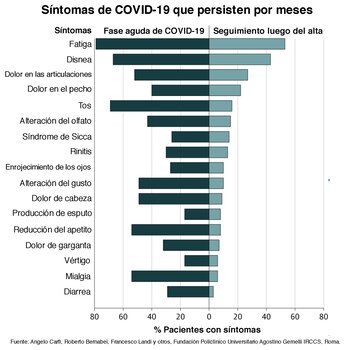
“Los médicos e investigadores se han centrado en la fase aguda del COVID-19, pero es necesario un seguimiento continuo, después del alta, para detectar los efectos duraderos”, escribieron Angelo Carfì, Roberto Bernabei y Francesco Landi, científicos de la Fundación Policlínico Universitario Agostino Gemelli IRCCS de Roma. Recordaron que muchos pacientes que sufren otro tipo de neumonías, sobre todo si requieren hospitalización, también padecen con frecuencia síntomas persistentes aun luego del alta.
“Me sumé a una página de Facebook, Grupo de Apoyo COVID-19 (lo tengo/lo tuve), lleno de gente con historias como esta, algunas del Reino Unido, algunas de los Estados Unidos”, escribió Garner en BMJ. “Gente que sufría la enfermedad pero que no creía que sus síntomas fueran reales; sus familias pensaban que los síntomas eran ansiedad; sus empleadores les decían que tenían que volver al trabajo, ya que las dos semanas de la enfermedad habían pasado. Y las publicaciones reflejaban esto: ‘Pensé que me estaba volviendo loco por no mejorar en el tiempo establecido'; ‘El médico dijo que no hay ninguna razón para pensar que dure tanto’. Y, también, la gente cuenta que sus familias no creen en sus síntomas siempre cambiantes, y que piensan que es psicológico, el estrés”.
El objetivo de su columna, dijo el epidemiólogo, era informar que “para algunas personas, la enfermedad continúa durante algunas semanas”, y no se disipa en el plazo de 14 días que se estableció como promedio habitual. “Los síntomas van y vienen, y son extraños y aterradores. El agotamiento es grave, es real y es parte del cuadro de la enfermedad”.

Las cifras de Carfì, Bernabei, Landi y otros colegas le dan la razón. Según el estudio, el 87,4% de los pacientes de COVID-19 que se habían recuperado seguían presentando al menos un síntoma persistente, en particular la fatiga y la disnea (falta de aire), a 60 días de la infección. Algunos, a pesar de estar hace mucho dados de alta, tenían síntomas en plural: el 32% sufría hasta dos y el 55% tenía tres o más. Entre los más comunes se destacaron la fatiga (53,1%), la falta de aire (43,4%), el dolor en las articulaciones (27,3%) y el dolor en el pecho (21,7%).
La investigación italiana hizo un seguimiento “de todos los pacientes que cumplían con los criterios de la Organización Mundial de la Salud (OMS) para la suspensión de la cuarentena”, explicaron los médicos: al menos tres días consecutivos sin fiebre, mejoría de los demás síntomas y dos resultados negativos en pruebas de SARS-CoV-2 hechas con 24 horas de diferencia. Todos ellos habían estado hospitalizados, “el 72,7% con evidencia de neumonía intersticial” y el 20% con asistencia respiratoria (15% no invasiva y 5% en un respirador). Su edad promedio era de 56,5 años (un rango total de 19 a 84 años) y el 37% eran mujeres, es decir que la mayoría eran hombres. En general habían estado dos semanas ingresados.
Al comprobar que sólo 1 de cada 10 pacientes de COVID-19 se recuperaron plenamente en el tiempo habitual, el trabajo brindó una perspectiva importante, a pesar de haberse realizado sobre un grupo pequeño: el restablecimiento de la salud puede ser un camino más largo que lo que se creía. Eso implicaría vigilar a las personas que se da de alta durante más tiempo.

En la inmensa terra incognita que representa el nuevo coronavirus, que comenzó a infectar a los humanos a finales de 2019, se encuentran también estos miles de pacientes que sufren síntomas semanas más tarde, “un mes, si no dos o tres”, según el periodista de ciencia Ed Yong, de The Atlantic, que habló con una docena de ellos. “Me preocupan mucho mis amigos y familiares que simplemente no se toman esto en serio, porque piensan que o bien eres asintomático o bien te mueres”, dijo una de estos veteranos, la artista Hannah Davis, de Nueva York. “Esta zona intermedia ha sido un infierno”.
Yong consultó a Akiko Iwasaki, inmunologista de la Universidad de Yale, quien estimó tres escenarios posibles. Estas víctimas de largo plazo del coronavirus podrían “albergar copias infecciosas del virus en algún órgano de reserva, que no se detecta en las pruebas que utilizan un hisopado nasal”, dijo la experta. También puede ser que tengan “fragmentos de genes virales persistentes, que sin ser infecciosos todavía podrían estar desencadenando una reacción inmunológica excesiva violenta”, como si el cuerpo combatiera el fantasma del virus. Por último, mencionó, es posible que el virus haya desaparecido completamente, “pero el sistema inmunológico, luego de haber sido provocado por él, quedó atrapado en un estado de actividad excesiva persistente”.
MÁS SOBRE ESTE TEMA:
Últimas Noticias
¿Cuánto es el tiempo máximo que dura un repelente contra mosquitos?

Descubren cómo los terremotos también pueden estar vinculados con el cambio climático

Científicos argentinos descifraron el genoma de la yerba mate

Manubot, el robot que recrea el salto maorí más espectacular

Nuevos estudios sugieren que los primeros humanos que llegaron a América convivieron miles de años con gigantes prehistóricos




