
En marzo de 2021, en Argentina, Analía Reyno llevó a su hija de 7 años a la consulta pediátrica para el control anual. Un año antes todo estaba bien, pero esta vez la pediatra observó la presencia de vello en las axilas de la nena. Dos meses después, cuando tuvieron turno con la endocrinóloga, ya se le había formado el botón mamario, tenía vellosidad en todo el cuerpo y el cabello graso.
Los estudios clínicos confirmaron las sospechas: era pubertad precoz (PP). Con el fin de completar el diagnóstico, le hicieron radiografía de la mano izquierda para obtener la edad ósea, que les daba cinco meses adelantada, y placa de ovarios y útero, que detectó presencia de folículos en los ovarios. Los análisis hormonales de sangre estaban completamente desfasados con la edad.
Incluida en el Catálogo Internacional de Enfermedades vigente (CIE10), la PP ocurre cuando las niñas comienzan a desarrollar caracteres sexuales secundarios antes de los 8 años y los niños antes de los 9. También se cataloga así a la aceleración de los cambios fisiológicos, aunque hayan comenzado después de los 8 años.
La pubertad tiene tres fases: comienza con un ‘estirón’. Luego, viene el desarrollo de los caracteres sexuales secundarios: aparece el vello en las axilas, el rostro y la zona genital; en ellos, aumenta el tamaño de los testículos; en ellas, comienzan a crecer los pechos. En la etapa final, ambos adquieren capacidad reproductiva. Entre cada fase transcurren al menos seis meses, pero cuando es precoz, el periodo entre cada cambio puede disminuir.
Esta historia colaborativa publicada por A Tiempo.TV, elDiarioAR y CONNECTAS, encontró que el caso de la hija de Analía está lejos de ser aislado. Desde la aparición del covid-19, endocrinólogos pediatras de todo el mundo reportan aumentos en la consulta y los diagnósticos de esta condición. Aunque los datos no están consolidados, sí han prendido las alarmas en la comunidad médica y empiezan a ser discutidos y estudiados por diferentes asociaciones, entre ellas las de pediatría.
El asunto también preocupa a los padres de familia. No solo se sienten confundidos por la falta de conocimiento de algunos médicos sobre esta condición, lo que demora los diagnósticos y hace que el mal avance, sino por los altos costos de los tratamientos. Esto los ha llevado a unir fuerzas para presionar a los gobiernos y a los congresos a diseñar políticas públicas para enfrentarla y a incluirla dentro de los planes obligatorios de salud.

Poco después de que Italia decretó su primer confinamiento, médicos del Hospital Infantil Bambino Gesù detectaron que la consulta por sospechas de pubertad precoz se duplicó entre marzo y septiembre de 2020 en comparación con 2019. Por cada niña diagnosticada antes de la pandemia, 2,5 recibieron un diagnóstico durante y después del confinamiento. E infantes que habían sido diagnosticados antes de la emergencia sanitaria estaban regresando porque la progresión de su desarrollo se aceleró durante el encierro.
Lo mismo sucede en Argentina. “El primer vínculo que vimos entre pandemia y pubertad precoz es observacional: se quintuplicó la proporción de pacientes pediátricos, fundamentalmente niñas, con consulta al endocrinólogo en relación al desarrollo puberal precoz respecto de los años anteriores. Esa proporción se confirmó en los diagnósticos”, reporta Guillermo Alonso, jefe de Endocrinología Pediátrica del Hospital Italiano de Buenos Aires.
“Estoy recibiendo por lo menos un caso nuevo cada semana, cada dos semanas. Es decir, fácil se han duplicado los diagnósticos, pero esto es un aproximado, es mi experiencia. Falta mucho para reunir estadísticas”, dice Pía Martínez Gigena, endocrinóloga pediatra de un hospital regional en la ciudad de Aguascalientes, México. En 15 años de carrera no había visto tantos casos. Por eso se comunicó con colegas dentro y fuera del país y confirmó sus observaciones: “En la Ciudad de México es donde más se concentran, pero hay en todos los estados: en Nuevo León; en la zona del noroeste, por Baja California; en el sur de México… En República Dominicana, El Salvador y otros países de Centroamérica”.
En Colombia, según la médica Estefanía Pinzón, que presidió la Asociación Colegio Colombiano de Endocrinología Pediátrica entre 2019 y 2021, durante la pandemia la consulta por pubertad precoz aumentó 40 por ciento y en departamentos como Antioquia y Valle del Cauca llegó a 50 por ciento. Tras la valoración, no todos los casos se diagnostican así, pues puede tratarse de pubertad temprana, cuyo tratamiento es diferente y no siempre requiere fármacos.
Qué está pasando
“Mamá, ¿esto es sangre?”, preguntó su hija a Laura Anette González un día de enero de 2021, poco antes de cumplir 10 años.
Le sorprendió que Romina empezara a menstruar tan pequeña. Hizo memoria y también preguntó: a ella, la regla le había llegado a los 11 o 12 años; a su madre, abuela de la niña, a los 15, pero a la bisabuela desde los 8 años. Pensó que era de alguna forma normal.
Pero Romina no era la única niña de su escuela que estaba desarrollándose más rápido. Otras estudiantes de su primaria en Guanajuato, México, pasaban por lo mismo y fue la madre de una compañera quien le recomendó a Laura una endocrinóloga para que revisara a su hija. La doctora la diagnosticó con pubertad precoz y obesidad.
“Me dijeron que su pubertad precoz se debía a que, durante la pandemia, ella empezó a subir de peso porque no hacíamos nada. Estábamos en casa, tomaba clases allí, toda la mañana sentada y empezó a acumular más grasita en su cuerpo y eso fue”, explica Laura.
La mamá recuerda que unos tres meses antes de su menarquia, como se llama a la primera menstruación, Romina se había quejado de dolor en los pechos y en el vientre, y le había dicho que le estaba saliendo vello, pero no le prestó mucha atención. Así es que comenzó a desarrollarse antes del confinamiento, pero la progresión de su pubertad se aceleró con la pandemia.
La pubertad precoz es poco común, pero no nueva. Su incidencia se calcula en un caso por cada 5.000 a 10.000 infantes, con una predominancia femenina de entre 10 y 20 niñas por cada niño. Médicas como Estefanía Pinzón y Pía Martínez Gigena explican que esta diferencia puede ocurrir porque las menores están siendo “bombardeadas” por disruptores endocrinos, como los parabenos y otras sustancias presentes en los esmaltes de uñas y demás productos cosméticos. Incluso un trabajo publicado por JAMA Pediatrics sobre tendencias en el desarrollo de las niñas en el mundo señala que se necesitan más investigaciones.

Lo que sí está probado es que el factor que más influye en la aparición de la pubertad es la genética: es más probable que una niña tenga pubertad precoz si su madre o su abuela se desarrollaron prematuramente.
También hay certeza de que el entorno y los hábitos inciden en el comienzo de la pubertad. Uno de los factores más importantes es el índice de masa corporal, que fue afectado por el encierro, pues la niñez del mundo dejó de hacer ejercicio y empezó a consumir más alimentos ultraprocesados. Según las especialistas, niñas y niños con obesidad y sobrepeso son más propensos a tener PP, pero también ocurre al revés: la pubertad precoz propicia la acumulación de grasa en el organismo.
La incidencia de otros comportamientos apenas empieza a estudiarse. Al examinar la posible relación entre el confinamiento y la intensificación del impacto de factores disparadores de la pubertad y su progresión, el primer grupo de médicos italianos que reportó el incremento de casos de PP en la pandemia midió el tiempo que los niños pasaban frente a pantallas antes y durante la hora de dormir. Según ellos, el uso más prolongado de aparatos electrónicos puede contribuir a la aparición y/o aceleración del fenómeno porque afecta el ciclo del sueño al reducir la producción de melatonina por el cerebro, una sustancia que ayuda a la relajación muscular en las horas con menos luz solar.
“La luz azul que emiten las pantallas actúa como si se mantuviese la luz del día; entonces, evita que los niveles de melatonina comiencen a subir. Es como si tuviésemos un día alargado, simplemente”, explica Oscar Arias Carreón, neurofisiólogo del sueño en la Ciudad de México, adscrito al Hospital General Dr. Manuel Gea González.
Sin embargo, cree más factible que la PP esté relacionada con situaciones de estrés originadas por quedarse en casa aislados de otras personas —como también señala el equipo italiano—. Esto porque el organismo eleva su producción de cortisol, otra hormona que interviene en el ciclo de sueño, en situaciones de tensión.
Esta hipótesis del cortisol es un camino de vuelta al sobrepeso y la obesidad como factor de riesgo, pues los científicos han encontrado una relación entre los altos niveles de esta ‘hormona del estrés’ y el aumento de peso.
Otro factor externo que se ha identificado como posible propiciador de la pubertad precoz es la adopción, aunque no se ha determinado con exactitud por qué, como dicen los reportes, niñas y niños adoptados, sobre todo transculturalmente, tienen entre 20 y 30 veces más riesgo de desarrollarse prematuramente.
Carolina Hernández, en México, supo de esta relación apenas hace poco. La mayor de sus tres hijos adoptivos cursaba segundo de primaria y acababa de cumplir 9 años cuando comenzó a menstruar. Había tenido cambios de comportamiento y signos de desarrollo sexual, que la madre atribuyó al Trastorno por Déficit de Atención con Hiperactividad (TDAH) con que la nena estaba diagnosticada.
Pero, cuando notó que la menor, una niña de 6 años, despedía un olor fuerte al transpirar, más propio de una adolescente, la revisó y se dio cuenta de que sus pechos estaban inflamados y tenía un vello incipiente. La endocrinóloga confirmó el diagnóstico de pubertad precoz y le dijo que lo más probable es que su hermana mayor también la hubiera tenido.

Las consecuencias
“No quiero que nadie más pase por lo que pasé yo”, dice Paola García, una mamá de la provincia de Misiones, en el norte de Argentina, donde conseguir especialistas es difícil. Ella pierde la cuenta de todo lo que hizo durante tres años para encontrar el diagnóstico de su hija, que hoy tiene 9. Los primeros síntomas habían aparecido a los 5 y aún estaba en educación inicial. “Ahí empezó el peregrinaje por médicos de todas las áreas: íbamos al traumatólogo y nos decía que no tenía nada, fuimos al alergista porque entre dolores abdominales y acné nos dijeron que podía ser una alergia alimentaria, fuimos a dos gastroenterólogos. El tiempo pasaba, los síntomas seguían y no teníamos nada”.
Aún sin diagnóstico, llegó la pandemia. La nena ya tenía 7 años y aparecieron nuevos síntomas. Al fin, en junio de 2020, una consulta con una ginecóloga infanto-juvenil le dio la clave: “Ni bien entramos al consultorio, sin tocarla, la médica ya me dijo que veía los síntomas de pubertad precoz. Para ese momento, ya se le estaba formando el botón mamario y tenía flujo vaginal estrogenizado, como si fuera una mujer adulta”.
Comenzó entonces un nuevo peregrinaje con la cobertura médica. Paola investigó porque faltaba información y así encontró los primeros estudios que hablaban de las razones de lo que le pasaba a su hija. “El impacto de la pandemia es notable: de no encontrar nada cuando mi hija empezó con esto pasamos en un año a encontrar cientos de casos en todo el país, casi todos aparecidos durante el confinamiento”.
Pero hay que tener en cuenta que el adelanto del comienzo de la pubertad ya venía de antes de la pandemia, un fenómeno que los científicos relacionan con la mejora en las condiciones de nutrición infantil en el último siglo. “El inicio de la menarquia se ha ido acortando más o menos de dos a tres meses por cada década”, precisa la médica Pía Martínez.
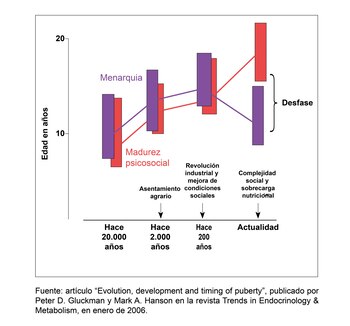
Lo que preocupa a los expertos es que esa madurez biológica no se corresponde con la madurez psicosocial, pues mientras la primera implica que las competencias reproductivas se desarrollan a temprana edad, la madurez social o psicológica solo se alcanza hacia el final de la adolescencia. En el documento Evolution, development and timing of puberty, los investigadores Peter D. Gluckman, de la Universidad de Auckland, Nueva Zelanda, y Mark A. Hanson, de la Universidad de Southampton, en Reino Unido, destacan: “Nuestra estructura social se ha desarrollado en la expectativa de una niñez más larga, una educación y entrenamiento prolongados y una competencia reproductiva tardía. Esta discordancia emergente crea presiones fundamentales en los adolescentes contemporáneos y en cómo viven en sociedad”.

La brecha también se extiende a la madurez psicosexual. La doctora Pía Martínez Gigena advierte: “Sí, es un trauma para muchas de las niñas que empiezan con estos cambios. No necesariamente una niña con pubertad precoz tiene un adelanto en la madurez psicosexual. Tristemente hay más casos de abuso sexual en niñas con datos de pubertad precoz. Un embarazo adolescente es mucho más riesgoso que el de una mujer que está completamente madura”.
Esos efectos emocionales son, de hecho, mucho más preocupantes que la frecuente reducción de la talla final. “La verdad es que esta parte de si se quedan chiquitas o no, era lo que menos me preocupaba. Me preocupaba más por lo emocional, lo social, lo psicológico”, dice Carolina Hernández, quien ha vivido estas situaciones con los estudiantes de las escuelas donde lleva años trabajando como psicóloga, y con la mayor de sus hijas.
“Por todos los cambios hormonales, tuvo conductas ya muy sexualizadas: interés por los niños, cambios de humor… Y todo esto, junto con la impulsividad que caracteriza su déficit de atención e hiperactividad, pues sí se empezó a complicar con lo que se conoce como conductas sexuales de riesgo, como ponerse en ciertas situaciones de peligro”.
Otras consecuencias son más inmediatas y también causan estrés en las familias. La endocrinóloga que revisó a la hija de Analía Reyno le indicó tratamiento trimestral con un medicamento que no estaba cubierto en su totalidad por el sistema de seguridad social. “Nos dijo que antes de empezar podíamos esperar uno o dos meses para ver si con la presencialidad escolar y la vida social bajaban los niveles”. Pero el tiempo pasó y no bajaron. Así que empezó a enfrentarse con la burocracia de la cobertura médica, con los costos excesivos y con el desabastecimiento entre julio y octubre porque el fármaco es importado.
Aunque no fue su caso porque tuvo diagnóstico oportuno, Analía, que es abogada, remarca que “muchos médicos pasan por alto una vellosidad axilar, una sudoración olorosa o distintos signos de pubertad precoz” y agrega: “La desesperación de personas que entran todos los días a los grupos es terrible: van y vienen por consultorios sin dar con el diagnóstico y, cuando lo tienen, siguen dando vueltas en la burocracia para obtener la medicación”.
Por eso, personas como ella recibieron con entusiasmo, pero mucha cautela hasta que la vean aplicada, la resolución del Ministerio de Salud de Argentina sobre “la inclusión en el PMO de los Agentes del Seguro de Salud y Entidades de Medicina Prepaga a los medicamentos para el tratamiento de la Pubertad Precoz Central”. La decisión fue producto de la presión ejercida por la campaña Transitando la Pubertad Precoz (TPP), de la que Paola García se convirtió en referente. En apenas tres meses ya reúne a casi mil doscientas familias.
Esta medida no detiene el aumento de casos de pubertad precoz, pero sí les da una esperanza a miles de familias que, como Analía y su hija, deben lidiar con una condición cuyo vínculo con la pandemia apenas se está estudiando. Por lo pronto, no hay duda de que durante estos casi dos años de restricciones sobre todo las niñas se están desarrollando a más temprana edad y muchos estados aún están en deuda para atender el fenómeno como un asunto de salud pública..
SEGUIR LEYENDO:
Últimas Noticias
Canal de Panamá ajusta el sistema de reservas con nuevas reglas para navieras y puertos
La ACP pondrá a prueba desde abril un nuevo esquema de entrega anticipada de información para reducir desajustes operativos y dar mayor certeza a la programación de cruces.

El Ministerio Público de Honduras incauta drogas estimadas en más de 14 millones de dólares con la Operación Trueno II
El despliegue de fuerzas combinadas permitió la incautación de miles de envoltorios de sustancias ilícitas y vehículos, así como la captura de presuntos integrantes de un grupo señalado por tráfico y lavado de activos

La expansión del crimen organizado y las drogas sintéticas preocupa a líderes legislativos de Centroamérica y el Caribe
Un grupo de representantes parlamentarios ha señalado la necesidad de respuestas legales compartidas ante la expansión de delitos y sustancias ilícitas, advirtiendo sobre los riesgos sociales y el debilitamiento institucional en países de la región

Rebeca Ráquel Obando renuncia a la presidencia de la Corte Suprema de Justicia de Honduras
Una votación mayoritaria en el Congreso hondureño avaló la salida de la titular del poder judicial, abriendo paso a una nueva etapa en la estructura directiva y a la ratificación por parte de los magistrados

Mulino descarta una vía rápida para reformar la educación panameña
La normativa vigente data de 1946, un marco legal con casi ocho décadas que el Gobierno considera desfasado frente a los retos actuales del sistema educativo




